Quotidiano on line
di informazione sanitaria
Lunedì 25 NOVEMBRE 2024
Governo e Parlamentodi informazione sanitaria
Lunedì 25 NOVEMBRE 2024
La sanità nel Recovery Plan: 20,2 miliardi per ridisegnare il modello di assistenza e ammodernare il Ssn
Migliorare l’efficacia nel rispondere ai bisogni di cura delle persone, anche alla luce delle criticità emerse durante la pandemia. E per farlo si mira a rafforzare la prevenzione e l’assistenza sul territorio e l’integrazione fra servizi sanitari e sociali; a garantire equità di accesso alle cure e nell’erogazione delle prestazioni; ad ammodernare la dotazione delle strutture del SSN in termini di qualità del capitale umano e formazione, risorse digitali, strutturali, strumentali e tecnologiche; a promuovere la ricerca scientifica in ambito biomedico e sanitario.
26 APR - Il Recovery Plan sbarca in Parlamento per il via libero definitivo prima dell'invio a Bruxelles previsto entro il prossimo 30 aprile.Per la sanità (Missione n. 6 del Piano) la dote complessiva è di 20,2 miliardi, di cui 9 per la Componente 1 della Missione dedicata alle Reti di prossimità, strutture e telemedicina per l'assistenza sanitaria territoriale e 11,22 alla Componente 2 della Missione dedicata a innovazione, ricerca e digitalizzazione del Servizio sanitario nazionale.
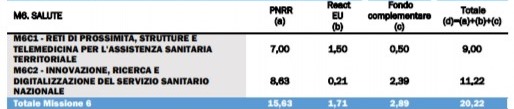
La Missione 6 mira a potenziare e riorientare il Servizio Sanitario Nazionale (SSN) per migliorarne l’efficacia nel rispondere ai bisogni di cura delle persone, anche alla luce delle criticità emerse nel corso dell’emergenza pandemica.
In particolare la strategia intende:
rafforzare la prevenzione e l’assistenza sul territorio e l’integrazione fra servizi sanitari e sociali;
garantire equità di accesso alle cure e nell’erogazione delle prestazioni;
ammodernare la dotazione delle strutture del SSN in termini di qualità del capitale umano e formazione, risorse digitali, strutturali, strumentali e tecnologiche;
promuovere la ricerca scientifica in ambito biomedico e sanitario.
Questi in sintesi i diversi progetti delle due componenti:
Componente 1. Reti di prossimità, strutture e telemedicina per l'assistenza sanitaria territoriale
Riforma 1.1: Servizi sanitari di prossimità, strutture e standard per l’assistenza sul territorio
L’attuazione della riforma intende perseguire una nuova strategia sanitaria, sostenuta dalla definizione di un adeguato assetto istituzionale e organizzativo, che consenta al Paese di conseguire standard qualitativi di cura adeguati, in linea con i migliori paesi europei e che consideri, sempre più, il SSN come parte di un più ampio sistema di welfare comunitario.
Essa prevede due attività principali:
La definizione di standard strutturali, organizzativi e tecnologici omogenei per l’assistenza territoriale e l’identificazione delle strutture a essa deputate da adottarsi entro il 2021 con l’approvazione di uno specifico decreto ministeriale;
la definizione entro la metà del 2022, a seguito della presentazione di un disegno di legge alle Camere, di un nuovo assetto istituzionale per la prevenzione in ambito sanitario, ambientale e climatico, in linea con l’approccio “One-Health”.
Investimento 1.1: Case della Comunità e presa in carico della persona
L’emergenza pandemica ha evidenziato con chiarezza la necessità di rafforzare la capacità del SSN di fornire servizi adeguati sul territorio. Non solo il processo di invecchiamento della popolazione italiana prosegue, ma una quota significativa e crescente della stessa, pari circa al 40%, è afflitta da malattie croniche.
Il progetto di realizzare la Casa della Comunità consente di potenziare e riorganizzare i servizi offerti sul territorio migliorandone la qualità. La Casa della Comunità diventerà lo strumento attraverso cui coordinare tutti i servizi offerti, in particolare ai malati cronici. Nella Casa della Comunità sarà presente il punto unico di accesso alle prestazioni sanitarie.
La Casa della Comunità sarà una struttura fisica in cui opererà un team multidisciplinare di medici di medicina generale, pediatri di libera scelta, medici specialistici, infermieri di comunità, altri professionisti della salute e potrà ospitare anche assistenti sociali. La presenza degli assistenti sociali nelle Case della Comunità rafforzerà il ruolo dei servizi sociali territoriali nonché una loro maggiore integrazione con la componente sanitaria assistenziale.
La Casa della Comunità è finalizzata a costituire il punto di riferimento continuativo per la popolazione, anche attraverso un’infrastruttura informatica, un punto prelievi, la strumentazione polispecialistica, e ha il fine di garantire la promozione, la prevenzione della salute e la presa in carico della comunità di riferimento. Tra i servizi inclusi è previsto, in particolare, il punto unico di accesso (PUA) per le valutazioni multidimensionali (servizi socio-sanitari) e i servizi che, secondo un approccio di medicina di genere, dedicati alla tutela della donna, del bambino e dei nuclei familiari secondo un approccio di medicina di genere. Potranno inoltre essere ospitati servizi sociali e assistenziali rivolti prioritariamente alle persone anziani e fragili, variamente organizzati a seconda delle caratteristiche della comunità specifica.
L’investimento prevede l’attivazione di 1.288 Case della Comunità entro la metà del 2026, che potranno utilizzare sia strutture già esistenti sia nuove. Il costo complessivo dell’investimento è stimato in 2,00 miliardi di euro. Entro il primo trimestre del 2022 è prevista la definizione di uno strumento di programmazione negoziata che vedrà il Ministero della Salute, anche attraverso i suoi Enti vigilati come autorità responsabile per l’implementazione e il coinvolgimento delle amministrazioni regionali e di tutti gli altri enti interessati.
Investimento 1.2: Casa come primo luogo di cura, assistenza domiciliare e telemedicina
Per rispondere efficacemente alle tendenze evidenziate nel paragrafo precedente e in linea con le raccomandazioni della Commissione Europea del 2019, il potenziamento dei servizi domiciliari è un obiettivo fondamentale. L’investimento mira ad aumentare il volume delle prestazioni rese in assistenza domiciliare fino a prendere in carico, entro la metà del 2026, il 10 percento della popolazione di età superiore ai 65 anni (in linea con le migliori prassi europee). L’intervento si rivolge in particolare ai pazienti di età superiore ai 65 anni con una o più patologie croniche e/o non autosufficienti. .
L’investimento mira a:
Identificare un modello condiviso per l’erogazione delle cure domiciliari che sfrutti al meglio le possibilità offerte dalle nuove tecnologie (come la telemedicina, la domotica, la digitalizzazione);
Realizzare presso ogni Azienda Sanitaria Locale (ASL) un sistema informativo in grado di rilevare dati clinici in tempo reale;
Attivare 602 Centrali Operative Territoriali (COT), una in ogni distretto, con la funzione di coordinare i servizi domiciliari con gli altri servizi sanitari, assicurando l’interfaccia con gli ospedali e la rete di emergenza-urgenza.
Utilizzare la telemedicina per supportare al meglio i pazienti con malattie croniche.
Il fabbisogno di risorse per la realizzazione di questo investimento è stimato in 4,00 miliardi di euro, di cui 2,72 miliardi connessi ai costi derivanti dal servire un numero crescente di pazienti, 0,28 miliardi per l’istituzione delle COT e 1 miliardo per la telemedicina. Per la realizzazione di tali interventi si utilizzeranno gli strumenti della programmazione negoziata, necessari per garantire il coordinamento dei livelli istituzionali e degli enti coinvolti.
All’interno di questo intervento si inserisce anche l’investimento rivolto alla telemedicina. I servizi di telemedicina, contribuendo ad affrontare le principali sfide dei Sistemi Sanitari Nazionali, rappresentano un formidabile mezzo per: (i) contribuire a ridurre gli attuali divari geografici e territoriali in termini sanitari grazie all’armonizzazione degli standard di cura garantiti dalla tecnologia; (ii) garantire una migliore “esperienza di cura” per gli assistiti; (iii) migliorare i livelli di efficienza dei sistemi sanitari regionali tramite la promozione dell’assistenza domiciliare e di protocolli di monitoraggio da remoto. L’intervento si traduce nel finanziamento di progetti di telemedicina proposti dalle Regioni sulla base delle priorità e delle linee guida definite dal Ministero della Salute.
I progetti potranno riguardare ogni ambito clinico e promuovere un’ampia gamma di funzionalità lungo l’intero percorso di prevenzione e cura: tele-assistenza, tele-consulto, tele-monitoraggio e tele-refertazione. Per ottenere i finanziamenti, tuttavia, i progetti dovranno innanzitutto potersi integrare con il Fascicolo Sanitario Elettronico, raggiungere target quantitativi di performance legati ai principali obiettivi della telemedicina e del Sistema Sanitario Nazionale, nonché garantire che il loro sviluppo si traduca in una effettiva armonizzazione dei servizi sanitari. Saranno infatti privilegiati progetti che insistono su più Regioni, fanno leva su esperienze di successo esistenti, e ambiscono a costruire vere e proprio “piattaforme di telemedicina” facilmente scaricabili.
Investimento 1.3: Sviluppo delle cure intermedie
L’investimento mira al potenziamento dell’offerta dell’assistenza intermedia al livello territoriale attraverso l’attivazione dell’Ospedale di Comunità, ovvero una struttura sanitaria della rete territoriale a ricovero breve e destinata a pazienti che necessitano di interventi sanitari a media/bassa intensità clinica e per degenze di breve durata.
Tale struttura, di norma dotata di 20 posti letto (fino ad un massimo di 40 posti letto) e a gestione prevalentemente infermieristica, contribuisce ad una maggiore appropriatezza delle cure determinando una riduzione di accessi impropri ai servizi sanitari come ad esempio quelli al pronto soccorso o ad altre strutture di ricovero ospedaliero o il ricorso ad altre prestazioni specialistiche. L’Ospedale di Comunità potrà anche facilitare la transizione dei pazienti dalle strutture ospedaliere per acuti al proprio domicilio, consentendo alle famiglie di avere il tempo necessario per adeguare l’ambiente domestico e renderlo più adatto alle esigenze di cura dei pazienti.
L’investimento si concretizzerà nella realizzazione di 381 Ospedali di Comunità. Anche in questo caso l’implementazione dell’intervento beneficerà di strumenti di coordinamento tra i livelli istituzionali coinvolti. Il costo complessivo stimato dell’investimento è di 1,00 miliardo, e l’orizzonte per il completamento della sua realizzazione è la metà del 2026. La relativa operatività in termini di risorse umane sarà garantita nell’ambito delle risorse vigenti per le quali è stato previsto un incremento strutturale delle dotazioni di personale.
Componente 2. Innovazione, ricerca e digitalizzazione del Servizio sanitario nazionale.
Riforma 1.1: Riorganizzare la rete degli IRCCS
L’azione di riforma incardinata nella Componente 2 riguarda la revisione e l’aggiornamento dell’assetto regolamentare e del regime giuridico degli Istituti di Ricovero e Cura a Carattere Scientifico (IRCCS) e delle politiche di ricerca del Ministero della salute, con l’obiettivo di rafforzare il rapporto fra ricerca, innovazione e cure sanitarie.
La riforma troverà attuazione con un decreto legislativo entro la fine del 2022. La revisione della governance degli IRCCS sarà conseguita attraverso un miglioramento della gestione strategica degli Istituti e una più efficace definizione delle loro aree di competenza. Si prevede inoltre di differenziare gli IRCCS a seconda delle loro attività, creare una rete integrata fra gli Istituti e facilitare lo scambio di competenze specialistiche fra gli IRCCS stessi e con le altre strutture del SSN.
Gli IRCCS accedono alle risorse attraverso sistemi basati su parametri relativi all’attività scientifica su riviste ad alto impact factor, alla capacità di attrarre risorse in finanziamenti competitivi nazionali e internazionali, allo sviluppo di trial clinici, in un ambito di collaborazione multi-centrica e di prodotti e soluzioni nell’ambito del trasferimento tecnologico e che tengano in considerazione l’impatto sul territorio di riferimento. Sarà rafforzata la governance aziendale sempre più orientata alla ricerca, e si responsabilizzerà il Direttore Generale, insieme al direttore scientifico e sui risultati da conseguire. Ciò al fine di sviluppare le potenzialità degli IRCCS e di incrementare la qualità della ricerca sanitaria in un’ottica traslazionale.
Investimento 1.1: Ammodernamento del parco tecnologico e digitale ospedaliero
Le infrastrutture tecnologiche e digitali ospedaliere presentano un significativo grado di obsolescenza e risultano carenti in molte strutture. Ciò rischia di compromettere la qualità delle prestazioni e l'efficienza del sistema, e può avere un effetto negativo sulla fiducia dei cittadini nel sistema sanitario.
L'investimento prevede l’ammodernamento digitale del parco tecnologico ospedaliero, tramite l’acquisto di 3.133 nuove grandi apparecchiature ad alto contenuto tecnologico (TAC, risonanze magnetiche, Acceleratori Lineari, Sistema Radiologico Fisso, Angiografi, Gamma Camera, Gamma Camera/TAC, Mammografi, Ecotomografi) caratterizzate da una vetustà maggiore di 5 anni, sia con interventi finalizzati al potenziamento del livello di digitalizzazione di 280 strutture sanitarie sede di Dipartimenti di emergenza e accettazione (DEA) di I e II livello.
Inoltre, l’intervento (attuativo dell’art. 2 del decreto legge n. 34/2020) prevede il rafforzamento strutturale degli ospedali del SSN, attraverso l’adozione di un piano specifico di potenziamento dell’offerta ospedaliera tale da garantire: (i) il potenziamento della dotazione di posti letto di terapia intensiva (+3.500 posti letto per garantire lo standard di 0,14 posti letto di terapia intensiva per 1.000 abitanti) e semi-intensiva (+4.225 posti letto); (ii) il consolidamento della separazione dei percorsi all’interno del pronto soccorso; (iii) l’incremento del numero di mezzi per i trasporti secondari.
La spesa complessiva per l’investimento è pari a 4,05 miliardi di euro. L’importo comprende anche la quota, già inclusa nel tendenziale (e pari a 1,41 miliardi di euro) relativa a progetti già avviati dal Ministero della Salute relativi al rafforzamento strutturale del SSN in ambito ospedaliero predisposti per fronteggiare l’emergenza Covid-19 di cui al citato art. 2 del decreto legge n. 34/2020.
Con riferimento ai costi si prevede nel dettaglio:
Una spesa di 1,19 miliardi di euro per la sostituzione delle apparecchiature sanitarie. Tali spese riguardano circa 0,60 miliardi destinati alla sostituzione di 1.568 apparecchiature entro il terzo trimestre del 2023, e altri circa 0,60 miliardi per la sostituzione delle restanti 1.565 apparecchiature entro la fine del 2024, e a conclusione della procedura di gara e della stipula dei contratti con i fornitori, prevista per il terzo trimestre del 2022;
Una spesa pari a 1,45 miliardi di euro per la digitalizzazione dei DEA di I e II livello (di cui 1,09 miliardi destinati alla digitalizzazione di 210 strutture entro il primo trimestre del 2024 e 0,36 miliardi per la digitalizzazione di altre 70 strutture entro la fine del 2025). Entro il terzo trimestre del 2022 si prevede la pubblicazione della procedura di gara e la stipula dei contratti con i fornitori;
Una spesa complessiva pari a 1,41 miliardi di euro entro il secondo semestre del 2026 per il rinnovamento della dotazione esistente di posti letto di terapia intensiva e semi-intensiva, l’ammodernamento dei Pronto Soccorso e l’incremento del numero dei mezzi per i trasporti sanitari secondari (progetto già avviato).
Investimento 1.2: Verso un ospedale sicuro e sostenibile
L’investimento mira a delineare un percorso di miglioramento strutturale nel campo della sicurezza degli edifici ospedalieri, adeguandoli alle vigenti norme in materia di costruzioni in area sismica.
L’esigenza nasce non solo dalla necessità di assicurare la conformità degli edifici all’Ordinanza del Presidente del Consiglio dei Ministri n. 3274 del 20 marzo 2003 (“Primi elementi riguardanti criteri generali per la classificazione sismica del territorio nazionale e norme tecniche per la costruzione in aree sismiche”), che ha rivoluzionato il quadro normativo preesistente, ma, soprattutto, dalla consapevolezza che, tra gli edifici pubblici, gli ospedali rivestono un ruolo strategico in caso di disastro. Gli ospedali non solo svolgono una fondamentale funzione di soccorso della popolazione, garantendo l'efficace prosecuzione dei primi interventi medici di emergenza avviati sul campo, ma sono anche fra i più esposti e sensibili nel caso di eventi sismici in quanto ospitano un numero molto elevato di persone con capacità di reazione eterogenee.
Sulla base di una ricognizione puntuale condotta dal Ministero della salute nel 2020, è stata individuata la necessità di realizzare 116 interventi per l’adeguamento alle normative antisismiche. Questi interventi rappresentano l’oggetto del presente investimento insieme alle precedenti azioni per il rinnovamento e l'ammodernamento strutturale e tecnologico del patrimonio immobiliare sanitario. Il volume di investimento complessivo è pari a 1,64 miliardi (di cui 1,0 miliardi relativo a progetti in essere).
Per l’attuazione di questo investimento si prevede di completare gli interventi entro il secondo trimestre del 2026.
La distribuzione della spesa associata a questo investimento, che ammonta a 1,64 miliardi (di cui 1,0 relativo a progetti già in essere) risulta contenuta all’inizio del periodo, dedicato principalmente e all’espletamento delle procedure.
Investimento 1.3: Rafforzamento dell'infrastruttura tecnologica e degli strumenti per la raccolta, l’elaborazione, l’analisi dei dati e la simulazione
L’investimento mira ad imprimere un profondo cambio di passo nell’infrastruttura tecnologica. Si prevedono due azioni distinte relative a:
Fascicolo Sanitario Elettronico (FSE): Obiettivo è il potenziamento del FSE al fine di garantirne la diffusione, l’omogeneità e l’accessibilità su tutto il territorio nazionale da parte degli assistiti e operatori sanitari. Il FSE svolgerà tre funzioni chiave: (i) punto di accesso per le persone e pazienti per la fruizione di servizi essenziali forniti dal SSN; (ii) base dati per i professionisti sanitari contenente informazioni cliniche omogenee che includeranno l’intera storia clinica del paziente; (iii) strumento per le ASL che potranno utilizzare le informazioni cliniche del FSE per effettuare analisi di dati clinici e migliorare la prestazione dei servizi sanitari.
ll progetto prevede: (i) la piena integrazione di tutti i documenti sanitari e tipologie di dati, la creazione e implementazione di un archivio centrale, l’interoperabilità e piattaforma di servizi, la progettazione di un’interfaccia utente standardizzata e la definizione dei servizi che il FSE dovrà fornire; (ii) l’integrazione dei documenti da parte delle Regioni all’interno del FSE, il supporto finanziario per i fornitori di servizi sanitari per l’aggiornamento della loro infrastruttura tecnologica e compatibilità dei dati, il supporto finanziario alle Regioni che adotteranno la piattaforma FSE, il supporto in termini di capitale umano e competenze per realizzare i cambiamenti infrastrutturali e di dati necessari per l’adozione del FSE.
Il progetto include iniziative già avviate per la realizzazione del Sistema di Tessera sanitaria elettronica, la progettazione dell’infrastruttura per l’interoperabilità e la gestione del FSE come parte degli interventi per la digitalizzazione delle amministrazioni pubbliche.
Il Ministero della Salute, il Ministero dell’Economia e delle Finanze e il Ministero dell’Innovazione Tecnologica e della Transizione Digitale saranno congiuntamente responsabili della gestione complessiva del progetto.
Le risorse complessive assorbite dal progetto sono pari a 1,38 miliardi di euro, di cui 0,57 miliardi relativi al progetto già in essere di realizzazione del Sistema di Tessera sanitaria elettronica. Per l’attuazione dell’iniziativa si prevede un piano di azione a livello centrale e uno a livello locale.
Infrastruttura tecnologica del Ministero della salute e analisi dei dati e modello predittivo per garantire i LEA italiani e la sorveglianza e vigilanza sanitaria. Lo scopo del progetto è il rafforzamento del Nuovo Sistema Informativo Sanitario (NSIS), ovvero dell’infrastruttura e degli strumenti di analisi del Ministero della salute per il monitoraggio dei LEA e la programmazione di servizi di assistenza sanitaria alla popolazione che siano in linea con i bisogni, l’evoluzione della struttura demografica della popolazione, i trend e il quadro epidemiologico. Un più attento e completo monitoraggio dei bisogni sanitari può infatti trasformarsi in un utile strumento per la quantificazione e qualificazione dell’offerta sanitaria.
Il progetto prevede: i) il potenziamento dell'infrastruttura tecnologica e applicativa del Ministero della Salute; ii) il miglioramento della raccolta, del processo e della produzione di dati NSIS a livello locale; iii) lo sviluppo di strumenti di analisi avanzata per studiare fenomeni complessi e scenari predittivi al fine di migliorare la capacità di programmare i servizi sanitari e rilevare malattie emergenti; iv) la creazione di una piattaforma nazionale dove domanda ed offerta di servizi di telemedicina forniti da soggetti accreditati possa incontrarsi.
Il progetto assorbe risorse per un totale di 0,29 miliardi di euro. In particolare, per il potenziamento dell’infrastruttura centrale si prevede una spesa di 0,09 miliardi destinata - dopo l’espletamento di apposita procedura di gara entro la metà del 2022 - al completamento e potenziamento della piattaforma open data, alla creazione di strumenti di analisi e report per il monitoraggio, alla vigilanza e al controllo dell’attività sanitaria a livello nazionale, nonché al sostenimento dei costi di manutenzione evolutiva.
Per la reingegnerizzazione del NSIS a livello locale si prevede un costo pari a 0,10 miliardi, mentre si prevede che la costruzione di uno strumento complesso di simulazione e predizione di scenari a medio lungo termine del SSN, da avviare successivamente alla pubblicazione della relativa procedura di gara entro il primo trimestre del 2023, riguardi una spesa di 0,08 miliardi. Il costo stimato per la piattaforma per la telemedicina è di 0,02 miliardi.
Formazione, ricerca scientifica e trasferimento tecnologico
Investimento 2.1: Valorizzazione e potenziamento della ricerca biomedica del SSN
L’investimento ha l’obiettivo di potenziare il sistema della ricerca biomedica in Italia, rafforzando la capacità di risposta dei centri di eccellenza presenti in Italia nel settore delle patologie rare e favorendo il trasferimento tecnologico tra ricerca e imprese.
Per il perseguimento di questi obiettivi si prevedono tre tipi di intervento: (i) il finanziamento di progetti Proof of Concept (PoC) volti a ridurre il gap fra i risultati del settore della ricerca scientifica e quello dell’applicazione per scopi industriali, attraverso la predisposizione di prototipi per la commercializzazione e la mitigazione dei rischi potenziali - derivanti da eventuali brevetti, licenze o barriere all’entrata – che potrebbero scoraggiare gli investitori di mercato; (ii) il finanziamento di programmi di ricerca o progetti nel campo delle malattie rare e dei tumori rari; (iii) il finanziamento per programmi di ricerca su malattie altamente invalidanti.
La realizzazione dei progetti PoC prevede bandi di gara del valore complessivo di 0,1 miliardi, da assegnare entro la fine del 2023 e la fine del 2025. Le assegnazioni saranno precedute da una fase istruttoria per la preparazione delle procedure di gara formalizzata tramite decreto ministeriale.
Per i programmi di ricerca e i progetti nel campo delle malattie rare e dei tumori rari sono previsti due finanziamenti del valore di 0,05 miliardi ciascuno da erogare rispettivamente entro la fine del 2023 e la fine del 2025. Anche in questo caso le assegnazioni saranno precedute da una fase istruttoria per la preparazione delle procedure di gara.
Infine, con riferimento alla ricerca su malattie altamente invalidanti si prevedono due finanziamenti del valore di 0,16 miliardi ciascuno, anche in questo caso da assegnare entro il 2023 e il 2025, sempre successivamente alla fase di preparazione e pubblicazione della gara.
Investimento 2.2: Sviluppo delle competenze tecniche, professionali, digitali e manageriali del personale del sistema sanitario
Il progresso scientifico e l'innovazione tecnologica richiedono che gli operatori sanitari siano regolarmente aggiornati e formati per garantire l'efficacia, l'adeguatezza, la sicurezza e l'efficienza dell'assistenza fornita dal SSN. Tale necessità, è apparsa evidente anche in coincidenza della crisi pandemica.
In questo contesto, l’investimento mira a rafforzare la formazione in medicina di base, introdurre un piano straordinario di formazione sulle infezioni ospedaliere e garantire un rafforzamento delle competenze manageriali e digitali del personale sanitario.
L’investimento prevede:
l’incremento delle borse di studio in medicina generale, garantendo il completamento di tre cicli di apprendimento triennali;
l’avvio di un piano straordinario di formazione sulle infezioni ospedaliere a tutto il personale sanitario e non sanitario degli ospedali;
l’attivazione di un percorso di acquisizione di competenze di management per professionisti sanitari del SSN, al fine di prepararli a fronteggiare le sfide attuali e future in una prospettiva integrata, sostenibile, innovativa, flessibile, sempre orientata al risultato..
l’incremento dei contratti di formazione specialistica per affrontare il cosiddetto “imbuto formativo”, vale a dire la differenza tra il numero di laureati in medicina e il numero di posti di specializzazione post-lauream previsto e garantire così un adeguato turn-over dei medici specialisti del SSN.
Il potenziamento delle competenze tecniche, digitali e manageriali del personale del sistema sanitario avverrà attraverso un programma di assegnazione di borse di studio e erogazione di corsi di formazione specifici da realizzare entro l’orizzonte del PNRR (metà 2026). Il costo complessivo di questi interventi è stimato in 0,74 miliardi.
In particolare, saranno finanziate:
borse di studio di medicina generale: ogni anno del triennio 2021-2023 sarà pubblicato un decreto governativo di assegnazione delle risorse economiche alle Regioni per finanziare 900 borse di studio aggiuntive all’anno per corsi specifici di medicina generale di durata triennale (per un totale di 2.700 borse aggiuntive). Questa distribuzione temporale assicura il completamento degli ultimi corsi entro metà 2026;
un piano straordinario di formazione sulle infezioni ospedaliere (con circa 150.000 partecipanti entro la fine del 2024 e circa 140,000 entro metà 2026);
progetti formativi per lo sviluppo di percorsi di acquisizione di competenze di management per i professionisti del SSN: si prevede la formazione di 2.000 persone entro la metà del 2024 e altre 24.500 persone entro il Q2 2026;
4.200 contratti di formazione specialistica aggiuntivi, per un ciclo completo di studi (5 anni) a partire dal 2020.
26 aprile 2021
© Riproduzione riservata
Approfondimenti:
 Più ruolo e funzioni alle farmacie rurali
Più ruolo e funzioni alle farmacie rurali
 E per la sanità anche nuove norme per l'accreditamento e le nomine dei dirigenti ospedalieri
E per la sanità anche nuove norme per l'accreditamento e le nomine dei dirigenti ospedalieri
Altri articoli in Governo e Parlamento
gli speciali
Quotidianosanità.it
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Direttore responsabile
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Tel. (+39) 06.89.27.28.41
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
Copyright 2013 © QS Edizioni srl. Tutti i diritti sono riservati
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy






