Quotidiano on line
di informazione sanitaria
Giovedì 21 NOVEMBRE 2024
Studi e Analisidi informazione sanitaria
Giovedì 21 NOVEMBRE 2024
Prevenzione e Distretto nel Pnrr, ancora non ci siamo. Ma i punti critici della Missione 6 non si fermano qui e in fase attuativa vanno corretti
di Filippo PalumboAvevo chiuso il mio precedente contributo sostenendo che la vicenda PNRR è troppo strategica e vitale per il nostro Paese per limitarsi a cogliere e segnalare criticità. A partire da esse è possibile e necessario chiedere che in corso d’opera si apportino correttivi. Qui evidenzio ulteriori elementi di preoccupazione e avanzo qualche proposta. La sensazione è di trovarsi di fronte ad un’occasione che davvero questo nostro SSN non merita di perdere
04 GIU - Gentile Direttore,mi pare doveroso intervenire ancora sul PNRR e, in particolare sulla Missione-6 finalizzata alla tematica della Salute. Doveroso perché cresce, invece di attenuarsi, la preoccupazione di quel che ne verrà fuori e, di conseguenza, si fa ancora più forte la necessità di fare osservazioni critiche e proposte. Avevo chiuso il mio precedente contributo sostenendo che la vicenda PNRR è troppo strategica e vitale per il nostro Paese per limitarsi a cogliere e segnalare criticità. A partire da esse è possibile e necessario chiedere che in corso d’opera si apportino correttivi.
Qui evidenzio ulteriori elementi di preoccupazione e avanzo qualche proposta.
La sensazione è di trovarsi di fronte ad un’occasione che davvero questo nostro SSN non merita di perdere. Una confusione terminologica e concettuale era già percepibile nel testo base a partire dalla scelta di dare uno spazio ridotto al tema della Salute affrontato solo come parziale intervento su alcuni settori dei servizi sanitari.
Tale percezione era stata confermata dalla lettura della documentazione tecnica di supporto (le schede) redatta in inglese e resa disponibile e pubblica con modalità ufficiose, che sono quelle tipicamente adottate da chi si riserva di aggiustare il tiro sulla base della reazione che in prima battuta si può registrare a livello politico, sociale e professionale.
Passa qualche settimana e sulla rete circolano versioni in italiano che suscitano francamente ancora più forti perplessità su tutta questa vicenda. Il testo tradotto, privo quindi di quello schermo protettivo (o del maquillage) costituito dall'uso e abuso di termini e definizioni tecnico gergali in inglese (il gergo dei testi tecnici), appare francamente imbarazzante nella debolezza di alcuni punti dell'impianto tecnico e culturale.
Per dare un contributo, riallacciandoci alla lista di tematiche segnalate da Claudio M. Maffei in diversi suoi contributi, critici ma propositivi, pubblicati su Quotidiano Sanità, segnaliamo (senza alcuna pretesa di completezza, anzi limitandoci alla componente 1 della Missione 6-Salute) tre criticità, perché si valuti la opportunità di procedere a possibili miglioramenti
La prima criticità è relativa ad un’evidente carenza. Mi riferisco all’atteso riordino del settore della Prevenzione e al suo rafforzamento strutturale. Il tema è quello della riforma ampia e degli investimenti che andavano previsti per la Prevenzione, in particolare la strutturazione di un suo assetto istituzionale e organizzativo chiamato a presidiare la sicurezza del Paese.
Tutto ciò per minimizzare la minaccia rappresentata dalla prevedibile evoluzione del quadro epidemiologico con la prospettiva di periodici ingressi nel nostro Paese come negli altri Paesi della EU di malattie infettive emergenti e riemergenti configuranti ondate epidemiche e pandemiche con frequenza se non annuale almeno quinquennale. Parliamo dunque di un fondamentale strumento di incremento della resilienza che meritava una centralità ed un’ampiezza di trattazione e conseguente allocazione di risorse ben diversa dalle poche cose che vengono dette e definite nella componente 1 della Missione 6.
Se si guarda il prospetto in cui vengono indicati gli investimenti per la realizzazione della missione 6, nessuna risorsa viene prevista per la Prevenzione.

L’unico riferimento operativo è quello contenuto nella breve descrizione della riforma connessa alla componente 1 della Missione Salute: Tale Riforma prevede due attività/linee principali:
1. La definizione di standard strutturali, organizzativi e tecnologici omogenei per l’assistenza territoriale e l’identificazione delle strutture a essa deputate da adottarsi entro il 2021 con l’approvazione di uno specifico decreto ministeriale
2. La definizione entro la metà del 2022, a seguito della presentazione di un disegno di legge alle Camere, di un nuovo assetto istituzionale per la prevenzione in ambito sanitario, ambientale e climatico, in linea con l’approccio “One-Health”.
Cosa si voglia fare nel concreto con tale seconda attività/linea di riforma non è dato sapere in quanto il riferimento all’approccio One-Health (basato sul riconoscimento che la salute umana, la salute animale e la salute dell’ecosistema siano legate indissolubilmente) appare certo condivisibile ma qui è richiamato solo nominalmente, come una astratta scelta ideologica, senza alcuna ricaduta operativa.
Forastiere, Saracci e Vineis (Scienza in rete) evidenziano efficacemente il problema quando affermano che “non è fuori luogo ricordare che la recente controversia concernente il piano pandemico influenzale, si è concentrata sulla questione del reale o mancato aggiornamento al 2020, quando ben più rilevante era, e rimane per il futuro, la questione della congruenza di qualunque piano con le risorse umane e materiali operativamente disponibili. Il più aggiornato e sofisticato piano di estinzione di incendi non serve a nulla se non ci sono autopompe e pompieri perfettamente allenati, sufficienti in numero e pronti in ogni momento”.
Gli stessi autori definiscono “disinvolto” il modo in cui la Prevenzione è trattata nella versione del PNRR inviata alla EU e la conseguente lesione della immagine del nostro Paese, con l’effetto di un calo della credibilità dell’Italia come Paese cui affidare la guida di iniziative comprensive di azioni comuni di sanità pubblica dell’Unione Europea.
Sul piano programmatico, dunque, il PNRR, al di là della facciata (il richiamo al One-Health) sta rinunciando alla principale sfida che ci si aspettava potesse affrontare, cioè mettere la Salute al centro di ogni politica, e non sta adottando una strategia di attacco verso le radici eziologiche delle varie patologie che compromettono lo stato di salute dei singoli e delle comunità, lasciando spazio ad un incremento dei costi del SSN nel medio e lungo termine.
Del resto, come già detto, dei 7 miliardi di investimenti (tutti finalizzati all’assistenza territoriale) nulla viene previsto per sostenere questa “attività”.
La seconda criticità riguarda l’altra attività/linea della Riforma prevista dalla componente 1 della Missione 6- Salute, cioè l’assistenza territoriale.
La citiamo come esempio di confusione perché qui è stato adottato un approccio che è esattamente l’opposto di quello seguito per la Prevenzione. Infatti, mentre per “l’attività/linea di riforma 1-Prevenzione” si fa riferimento ad una apposita legge cioè a norme primarie, invece per “l’attività/linea di riforma 2-Definizione di standard per le varie attività dell’assistenza territoriale e l’identificazione delle strutture a esse deputate” si fa riferimento ad un decreto del Ministro della salute che non potrà che essere un regolamento parallelo al regolamento per le attività ospedaliere di cui al DM 70/2015.
Se è così, il termine Riforma appare inappropriato. Nel nostro ordinamento alle riforme si provvede con legge che, per alcuni aspetti, può rinviare a regolamenti quando trattasi di materia in cui la competenza statale è esclusiva.
Inoltre, che rapporto c’è tra questa innovazione (riforma) dell’assistenza territoriale in campo sanitario e il DPCM sui LEA.? Ma, al di là di queste osservazioni sugli aspetti ordinamentali, si pongono due questioni assai rilevanti.
La prima questione è in linea di massima coincidente con quanto evidenziato da Ivan Cavicchi quando efficacemente scrive che per ottenere un cambiamento reale del complesso dei servizi territoriali e una rifondazione del Distretto, nonché del suo rapporto con l’Ospedale occorre “ridefinire prassi e relazioni quindi metodi, modi di essere, questioni epistemiche, questioni contrattuali, titolarità giuridiche, responsabilità operazionali, autonomie decisionali di prima grandezza, ecc.”.
Come si vede ben altro che una mera elencazione di standard o una astratta distribuzione dei pazienti tra i vari setting assistenziali o una spericolata azione sulle competenze professionali che aumenta la conflittualità anziché la collaborazione.
Non tutto va dettagliatamente definito adesso. L’importante è fissare un percorso basato su pochi principi e prevedere fasi attuative che si possano agganciare da un lato ai cicli di programmazione sanitaria generale (anche un PSN) dall’altro alle scadenze dei contratti e delle convenzioni che, in maniera coerente e sinergica, devono diventare anche strumento di un progetto comune rifondativo dell’impianto unitario del SSN.
La seconda questione riguarda un aspetto cruciale per il futuro del SSN.
Mi riferisco alla necessità di posizionare quanto previsto dal PNRR per l’assistenza territoriale rispetto alla evoluzione che si è avuta nel modo con cui si garantisce con il SSN una risposta adeguata ai bisogni di salute in condizione di uniformità sul territorio nazionale.
Con Mariella La Falce abbiamo a suo tempo evidenziato che la salvaguardia dell’uniformità dell’assistenza ha conosciuto un’evoluzione.
Con la 833 l’uniformità non costituiva tanto un attributo dei livelli di assistenza, ma un obiettivo dell’organizzazione sanitaria, per superare le disparità di trattamento e la frammentazione organizzativa che avevano caratterizzato il sistema mutualistico. Ciò in quanto si riteneva che l’uniformità organizzativa delle amministrazioni sanitarie costituisse condizione necessaria e sufficiente per assicurare l’erogazione in maniera omogenea delle medesime prestazioni. Con il decreto legislativo 30 dicembre 1992, n. 502 -nel clima del regionalismo crescente, poi del federalismo a Costituzione invariata e poi ancora del federalismo fissato dalla riforma costituzionale del 2001, la priorità è diventata il bilanciamento della variabilità degli assetti organizzativi regionali con l’uniformità delle prestazioni. In sostanza per raggiungere un’uniformità assistenziale sanitaria occorre puntare su un’uniformità delle prestazioni.
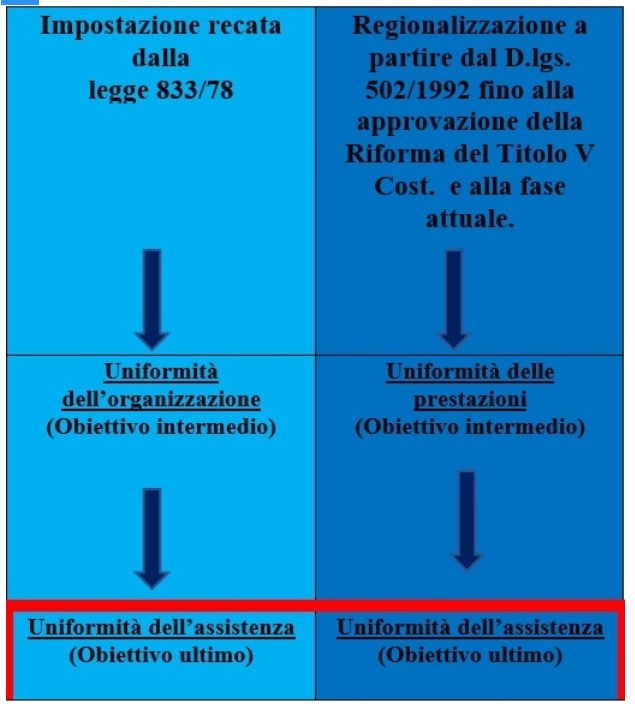
Rispetto a questo quadro, in che direzione marcia la Missione 6-Salute del PNRR? Si ha consapevolezza della rilevanza di questi processi e della compatibilità con il vigente ordinamento costituzionale? L’incertezza che si è intravista nel garantire una funzione nazionale nel gestire la pandemia, oggetto di osservazioni da parte di studiosi e della stessa Corte Costituzionale, rende legittimo il porsi questo interrogativo.
La terza criticità è costituta dalla tematica del coinvolgimento del privato nell’erogazione dei servizi e delle prestazioni. Il tema qui è quello dell’accreditamento. Un tema che certamente ha bisogno di effettuare un tagliando con la massima trasparenza e la massima attenzione alle evidenze emerse da eventuali (temo pochi) studi e analisi. Un punto critico è certamente costituito dal confine:
• tra erogazione di prestazioni e servizi da parte delle strutture pubbliche ed erogazione da parte di soggetti accreditati,
• tra erogazione di prestazioni e servizi puntuali e processi di presa in carico di lungo periodo,
• tra accreditamento e coinvolgimento del terzo settore,
• tra ambito del settore sanitario e ambito del settore dei servizi sociali in materia di cronicità e di non autosufficienza che paradossalmente sembrano non solo conservare ma addirittura accrescere una separatezza di approccio e di organizzazione,
• tra fornitura di beni e servizi relativi a tecnologie di particolare complessità ed erogazione delle prestazioni che si basano sull’utilizzo di tali tecnologie.
Per brevità mi fermo qui, consapevole che ulteriori sollecitazioni a migliorare il PNRR vanno fatte sulla seconda componente del Missione 6–Salute, in riferimento sia all’innovazione e ricerca, sia al modo residuale in cui vengono affrontate le problematiche ospedaliere e quelle dell’integrazione assistenziale ospedale-servizi territoriali.
Filippo Palumbo
Già Direttore Generale e Capo Dipartimento della Programmazione sanitaria del Ministero della Salute
04 giugno 2021
© Riproduzione riservata
Altri articoli in Studi e Analisi
gli speciali
Quotidianosanità.it
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Direttore responsabile
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Tel. (+39) 06.89.27.28.41
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
Copyright 2013 © QS Edizioni srl. Tutti i diritti sono riservati
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy