stampa | chiudi
Martedì 19 NOVEMBRE 2019
Antibioticoresistenza. L’Italia mantiene il record di decessi correlati: ogni anno 10 mila morti, in tutta Europa sono 33 mila. I nuovi dati dell’Iss
“Gli ultimi dati disponibili – sottolinea Annalisa Pantosti dell'Iss – mostrano livelli di antibiotico-resistenza e di multi-resistenza delle specie batteriche sotto sorveglianza ancora molto alti, nonostante gli sforzi notevoli messi in campo finora, come la promozione di un uso appropriato degli antibiotici e di interventi per il controllo delle infezioni nelle strutture di assistenza sanitaria”. Siamo sopra la media Ue per tutti gli 8 patogeni sotto sorveglianza.
In Italia nel 2018, come riporta oggi il sito del ministero della Salute, le percentuali di resistenza alle principali classi di antibiotici per gli otto patogeni sotto sorveglianza (Staphylococcus aureus, Streptococcus pneumoniae, Enterococcus faecalis, Enterococcus faecium, Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa e Acinetobacter species) si mantengono più alte rispetto alla media europea, pur nell’ambito di un trend in calo rispetto agli anni precedenti.
Inoltre, gli oltre 2.000 casi diagnosticati nel 2018 – anche questo un dato costante – di infezioni nel sangue causate da enterobatteri produttori di carbapenemasi (CPE), ovvero di enzimi che distruggono i carbapenemi (una classe di antibiotici ad ampio spettro) evidenziano la larga diffusione nel nostro Paese di tali batteriemie.
Sono questi i dati aggiornati, pubblicati dall’Istituto superiore di sanità in occasione della European Antibiotic Awareness Day (18 novembre 2019) e della World Antibiotic Awareness Week (18–24 novembre 2019), della Sorveglianza Nazionale dell’antibiotico-resistenza (AR-ISS) e della Sorveglianza delle CPE, coordinate dall’Istituto Superiore di Sanità.
“Purtroppo, il nostro Paese detiene il triste primato, nel contesto europeo, della mortalità per antibiotico-resistenza – dichiara Annalisa Pantosti, Responsabile della Sorveglianza AR-ISS – Infatti, dei 33mila decessi che avvengono in Europa ogni anno per infezioni causate da batteri resistenti agli antibiotici, oltre 10mila succedono in Italia”.
“Gli ultimi dati disponibili – continua l’esperta – mostrano che i livelli di antibiotico-resistenza e di multi-resistenza delle specie batteriche sotto sorveglianza sono ancora molto alti, nonostante gli sforzi notevoli messi in campo finora, come la promozione di un uso appropriato degli antibiotici e di interventi per il controllo delle infezioni nelle strutture di assistenza sanitaria”.
Il nostro Paese sta attuando il Piano Nazionale di Contrasto dell’Antibiotico-Resistenza (PNCAR) 2017-2020, che affronta il problema con una strategia “One Health” con azioni di monitoraggio, sorveglianza e contrasto del fenomeno dell’antibiotico-resistenza a nel settore umano sia veterinario, in linea con i piani delle agenzie internazionali.
Tutti possono contribuire a contrastare il fenomeno dell’antibiotico-resistenza attraverso un uso responsabile di questi farmaci fondamentali.
Secondo le rilevazioni della Sorveglianza Nazionale dell’antibiotico-resistenza (AR-ISS), in Italia, nel 2018 le percentuali di resistenza alle principali classi di antibiotici per gli 8 patogeni sotto sorveglianza si mantengono più alte rispetto alla media europea, tuttavia in generale si è osservato un trend in calo rispetto agli anni precedenti.
Le percentuali di resistenza alle cefalosporine di terza generazione (29%) e ai fluorochinoloni (42%) in Escherichia coli si sono confermate molto maggiori rispetto alla media europea, anche se in leggero calo rispetto agli ultimi anni.
Si è osservata una diminuzione significativa nella percentuale di isolati di Klebsiella pneumoniae resistenti ai carbapenemi, che sono passati dal 37% nel 2016 al 30% nel 2018, mentre per E. coli anche se il valore si è confermato molto basso (0,6%) è risultato in leggero aumento rispetto agli anni precedenti. La resistenza ai carbapenemi è risultata comune, anche se in diminuzione, nelle specie Pseudomonas aeruginosa (16%) e Acinetobacter (82%).
Tra i batteri gram-negativi, nel 2018 il 33% degli isolati di K. pneumoniae sono risultati multi-resistenti (resistenti ad almeno tre classi di antibiotici), valore che si riduce al 15% per P. aeruginosa e a 11% per E. coli; una percentuale particolarmente alta (76%) è stata osservata per Acinetobacter.
Per Staphylococcus aureus, la percentuale di isolati resistenti alla meticillina (MRSA) si è mantenuta stabile intorno al 34%, mentre incrementi significativi si sono riscontrati nella percentuale di isolati di Enterococcus faecium resistenti alla vancomicina, passata dal 6% nel 2012 al 19% nel 2018. La tendenza in costante crescita è stata osservata anche a livello europeo.
Per Streptococcus pneumoniae si è osservata una tendenza alla diminuzione sia per la percentuale di isolati resistenti alla penicillina che per quelli resistenti all’eritromicina.
I dati per il 2018
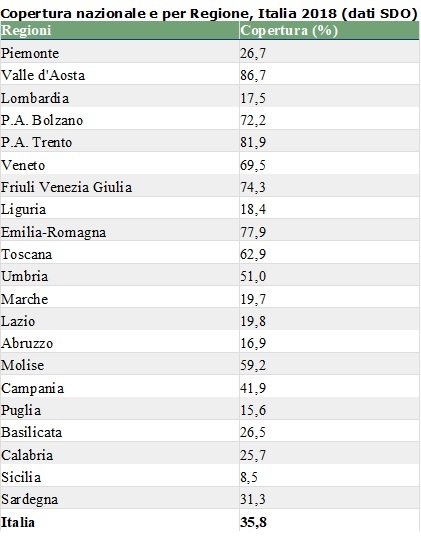
Nel 2018 hanno partecipato alla sorveglianza nazionale AR-ISS 98 laboratori distribuiti su tutto il territorio Italiano (erano 55 nel 2017). Rispetto all’anno precedente è aumentata la copertura nazionale (dal 21% al 36%), espressa come proporzione dei giorni di ospedalizzazione in un anno ottenuti dalle SDO (Schede di dimissione ospedaliera) per gli ospedali partecipanti alla sorveglianza rispetto al totale delle strutture in Italia.
Dai dati di copertura per Regione, emerge che la Sicilia è l’unica ad avere una copertura ancora molto bassa. Sei Regioni (Valle d’Aosta, Veneto, Friuli Venezia Giulia, Emilia-Romagna, Toscana, Campania) e le Province Autonome di Bolzano e Trento hanno partecipato alla sorveglianza con le proprie reti regionali.
La distribuzione del numero di isolati per patogeno (in totale 43.212) mostra che il 99% è stato ottenuto da sangue e l’1% da liquor. Nella maggiore parte degli isolati è stato isolato E. coli (38,3%), seguito da S. aureus (19,9%), K. pneumoniae (13,7%), E. faecalis (9,7%), P. aeruginosa (7,1%), E. faecium (5,4%), Acinetobacter spp. (3,2%) e S. pneumoniae (2,7%).

La maggior parte dei pazienti con infezione invasiva da patogeni sotto sorveglianza è risultata di sesso maschile (56,8%) e con più di 65 anni di età (69,2%).

Dal punto di vista dell’area di ricovero, il maggior numero di isolati è pervenuto dall’area Specialità medica (46,2%), seguita dal Reparto di emergenza (18,3%) e dalla Terapia intensiva (14,4%).
Non si sono evidenziate differenze rilevanti fra i diversi patogeni nella distribuzione per sesso, età e area di ricovero.
I trend 2012-2018
Per quanto riguarda l’andamento temporale negli ultimi 7 anni (2012-2018) delle quattro combinazioni patogeno/antibiotico prese in esame e sotto osservazione a livello europeo, la percentuale di MRSA si è mantenuta stabile nel tempo intorno al 34%, mentre incrementi significativi sono stati riscontrati nella percentuale dei ceppi di E. faecium resistenti alla vancomicina, come osservato anche nel resto d’Europa.
Un lieve aumento nella percentuale di isolati di E. coli resistenti alle cefalosporine di terza generazione si è riscontrato fino al 2015, successivamente il valore si è mantenuto stabile (intorno al 30%). Va evidenziato un calo significativo nella percentuale di isolati di K. pneumoniae resistenti ai carbapenemi (dal 36,7% nel 2016 al 30% nel 2018) negli ultimi due anni di osservazione. Le percentuali medie di resistenza a livello europeo risultano sistematicamente inferiori a quelle osservate in Italia. Nel 2018, i valori medi europei dei principali profili di resistenza sono stati i seguenti: MRSA 16,4%, VRE-faecium 17,3%, CREC 15,1%, CRKP 7,5%.
