stampa | chiudi
Martedì 14 NOVEMBRE 2017
Rapporto Meridiano Sanità. Italia 3ª in Europa per stato di salute. Tra le note dolenti, pochi vaccini e troppi antibiotici. Allarme per calo incidenza spesa sul Pil
Bene lo stato di salute, ma l’invecchiamento della popolazione porta con sé il peso di patologie non trasmissibili e croniche, che provocano l’86% degli anni di vita perduti per disabilità e morte prematura (DALY), complessivamente pari a 16,3 milioni di anni. Male anche per la spesa: il Mef prevede che il rapporto spesa sanitaria pubblica/PIL si ridurrà di 0,3 punti percentuali tra 2017 e 2020, raggiungendo il 6,3%. IL XII RAPPORTO MERDIANO SANITÀ
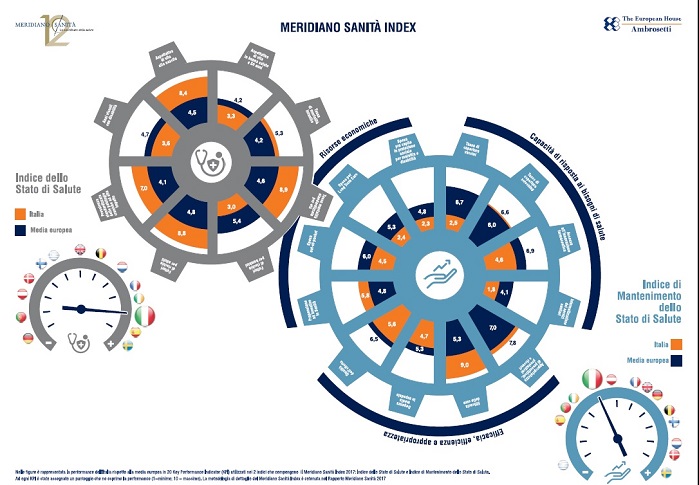
Italia terza in Europa dopo Svezia e Spagna per lo stato di salute della popolazione. L’aspettativa di vita della popolazione italiana è tra le più alte al mondo, ma porta con sé il peso di patologie ad alto impatto che rendono necessari interventi mirati di prevenzione e nuovi modelli organizzati di gestione. E se oggi l’Italia presenta uno stato di salute molto buono, superiore alla media europea, in futuro il nostro Paese potrebbe non riuscire a garantire il mantenimento o il miglioramento delle performance registrate fino a oggi.
A indicarlo è il XII Rapporto Meridiano Sanità e il Meridiano Sanità Index, che misura la salute degli italiani e il funzionamento del nostro sistema sanitario, elaborato da The European House – Ambrosetti e presentato oggi a Roma.
Secondo il rapporto l’Italia registra performance superiori alla media europea, soprattutto su aspettativa di vita alla nascita (1° in Europa e 2° al mondo dopo il Giappone) e tassi di mortalità. Preoccupanti i dati sui fattori di rischio per bambini, l’aspettativa di vita in buona salute a 50 anni e le disabilità. In Italia, nella popolazione al di sotto dei 15 anni solo 8,3 soggetti su 100 praticano attività fisica moderata (vs 20,9 in Spagna), e il 35% dei soggetti appartenenti a questa fascia di età presenta una condizione di eccesso ponderale e obesità (vs il 14,2% in Svezia).
Ma l’invecchiamento della popolazione porta con sé il peso di patologie non trasmissibili e croniche, che provocano l’86% degli anni di vita perduti per disabilità e morte prematura (DALY), complessivamente pari a 16,3 milioni di anni. Nel 2016, il tumore al polmone e quello alla mammella sono tra le patologie con il numero di DALY più elevato tra le neoplasie, rispettivamente pari a 626 e 266 mila anni.
L’Alzheimer e le demenze provocano invece un numero di DALY pari a 898 mila anni, raddoppiati rispetto al 1990. Con l’invecchiamento e la diffusione di patologie ad alto impatto aumenteranno anche i costi ad esse correlati, sia diretti che indiretti. Questi ultimi sono pari al 73% dei costi totali delle demenze e al 53% dei costi totali generati dalle neoplasie.
Una delle aree più critiche per l’Italia, che aumenta secondo il rapporto il rischio di non riuscire a mantenere in futuro l’attuale stato di salute della popolazione, è quella relativa alla “Capacità di risposta del sistema sanitario ai bisogni di salute”, e in particolare, le coperture vaccinali che fino ad oggi sono state decisamente al di sotto delle soglie indicate dall’Oms, che garantirebbero non solo la protezione del singolo individuo ma della comunità intera, attraverso l’immunità di gregge. I tassi di copertura delle principali vaccinazioni raccomandate, registrati nel 2016, sono stati tutti al di sotto del target ottimale pari al 95 per cento.
L’evidente ritardo nell’accesso all’innovazione terapeutica contribuisce al potenziale deterioramento dello stato di salute della popolazione. In Italia, in media, sono 15,6 i mesi che intercorrono dall’approvazione alla prima commercializzazione di un farmaco (5 volte il tempo impiegato in Germania).
A queste criticità si aggiungono tassi di informatizzazione e di accesso ai servizi informativi per la sanità lontani dalla media europea. In Italia il 10% dei cittadini utilizza l’e-booking per prestazioni sanitarie (vs il 19,7% in Europa), il 9,2% dei medici utilizza lo strumento dell’e-prescription (vs il 38,5% in Europa) e il 31,2% delle strutture sanitarie utilizza il Fascicolo Sanitario Elettronico (vs il 47,6% in Europa).
Un primato negativo dell’Italia è quello del consumo di antibiotici dove l’Italia è al primo posto nell’Ue per il consumo animale e al secondo posto per consumo umano, oltre ad essere tra i Paesi con la prevalenza maggiore di ceppi resistenti da isolati invasivi (Escherichia Coli, Klebsiella Pneumoniae, Staphylococcus Aureus), che si è attestata tra il 25 e il 50% nel 2015.
The European House – Ambrosetti ha elaborato un modello che stima i costi relativi alla degenza aggiuntiva in ospedale causata dall’antibiotico resistenza, che risultano pari a circa 319 milioni di euro nel 2016. Nell’ipotesi di uno scenario in cui non si introducano interventi capaci di contrastare l’antibiotico resistenza, l’impatto economico dell’AMR potrebbe raggiungere circa 1,8 miliardi di euro entro il 2050.
Nell’area efficienza, efficacia e appropriatezza delle cure, del Meridiano Sanità Index, il nostro Paese riporta performance superiori alla media europea. Ne è la prova l’aumento della sopravvivenza a 5 anni dei pazienti oncologici che è pari al 54% negli uomini e al 63% nelle donne, con un rispettivo aumento di 15 e 8 punti percentuali tra il 1990 e il 2009.
All’allungamento dell’aspettativa di vita della popolazione e alla riduzione della mortalità per molte patologie hanno contribuito in modo rilevante gli sviluppi della medicina con l’arrivo di nuovi farmaci e gli investimenti nella ricerca clinica: la pipeline dell’industria farmaceutica ha raggiunto nel 2017 il record storico con oltre 14.000 prodotti in sviluppo, di cui più di 7.000 in fase clinica.
L’Italia è uno dei Paesi che ha condotto il maggior numero di studi clinici, pari al 17% di quelli condotti in Europa (3.900), di cui il 37% ha riguardato l’area oncologica. I promotori profit hanno permesso di realizzare il 76% degli studi condotti in Italia.
Secondo il Meridiano Sanità Index, la seconda area maggiormente critica per il nostro Paese è quella relativa alle “Risorse economiche”. I ritardi più evidenti dell’Italia riguardano la spesa per long-term care e per la protezione sociale, il che rappresenta una forte criticità per un Paese in cui la popolazione over 65 è destinata ad aumentare, passando da 13,4 milioni nel 2016 a 16 milioni nel 2030.
In Italia la quota delle risorse destinate alla sanità rispetto all’andamento dell’economia è in calo, ed è destinata a diminuire nei prossimi anni.
Il Mef prevede che il rapporto spesa sanitaria pubblica/PIL si ridurrà di 0,3 punti percentuali tra 2017 e 2020, raggiungendo il 6,3%. Inoltre, nel confronto internazionale l’Italia riporta già livelli di spesa sanitaria totale inferiori rispetto alle principali economie europee (3.064 euro in Italia vs 5.015 euro in Germania), un gap che è destinato pertanto ad aumentare.
A livello regionale lo stato di salute migliore è a Bolzano e Trento, che riportano un punteggio rispettivamente pari a 9,4 e 9,1. Al contrario, le performance peggiori sono registrate dalle Regioni del Sud Italia e in particolare dalla Campania (il cui punteggio è pari a 2,7) e dalla Calabria (3,0). Tutte le Regioni in Piano di Rientro riportano punteggi inferiori alla media italiana, eccetto il Piemonte (6,1). Per quanto l’indice di mantenimento dello stato di salute la P.A di Trento, l’Emilia Romagna, la Toscana e la Lombardia registrano le performance migliori.
Mettendo in relazione le performance dei sistemi sanitari regionali nell’indice dello “Stato di salute” e nell’indice di “Mantenimento dello Stato di salute” emerge una relazione positiva tra le due grandezze: le Regioni con lo stato di salute della popolazione migliore (tutte del Nord) sono anche quelle caratterizzate da un indice di mantenimento dello stato di salute maggiore. Questa relazione mette in evidenza come, purtroppo, il divario tra Nord e Sud sembra destinato ad aumentare.
LA SINTESI DEGLI INTERVENTI