stampa | chiudi
Giovedì 07 SETTEMBRE 2017
Antimicrobico-Resistenza: ecco il Piano italiano di contrasto 2017-2020. Sei ambiti di intervento nei settori umano e veterinario, per la sicurezza degli alimenti e in campo agricolo e ambientale
Il Piano inviato alla Stato-Regioni perché sia messo all’ordine del giorno della prima riunione utile della Conferenza per l’intesa, individua 6 ambiti di intervento (sorveglianza; prevenzione e controllo delle infezioni; uso corretto degli antibiotici, compresa "antimicrobial stewardship"; formazione; comunicazione e informazione; ricerca e innovazione) e disegna un percorso per l'azione che comprende obiettivi precisi e azioni, per i quali è previsto un processo di monitoraggio e valutazione basato su indicatori quantitativi misurabili. LA BOZZA DEL PIANO.
Antimicrobico-Resistenza (AMR): l’Italia ha il suo piano per combatterla. A metterlo a punto è stato il Gruppo di Lavoro sull'AMR, cui hanno partecipato il ministero della Salute, l'Agenzia Italiana del Farmaco (Aifa), l'Istituto superiore di Sanita (Iss), rappresentanti delle Regioni e delle Società scientifiche che hanno lavorato anche in base alle indicazioni dell'Oms e in base alle conclusioni del Consiglio d'Europa del 17 giugno 2016.
Il Piano di Contrasto all'Antimicrobico-Resistenza (PNCAR) 2017-2020, inviato alle Regioni e alla Stato-Regioni perché sia messo all’ordine del giorno della prima riunione utile della Conferenza per l’intesa, individua 6 ambiti di intervento (sorveglianza; prevenzione e controllo delle infezioni; uso corretto degli antibiotici, compresa "antimicrobial stewardship"; formazione; comunicazione e informazione; ricerca e innovazione) e disegna un percorso per l'azione che comprende obiettivi precisi e azioni, per i quali è previsto un processo di monitoraggio e valutazione basato su indicatori quantitativi misurabili.
Il Piano prevede l'integrazione di tutti i settori interessati: umano, veterinario, di sicurezza degli alimenti, agricolo e ambientale; individua i principali esiti di salute che si vogliono raggiungere attraverso la sua realizzazione; indica le azioni principali da realizzare a livello nazionale e regionale/locale per promuovere un efficace contrasto del fenomeno dell’AMR nella sorveglianza, prevenzione e controllo delle infezioni da microrganismi resistenti e dell’AMR; l’uso appropriato e la sorveglianza del consumo degli antimicrobici; il potenziamento dei servizi diagnostici di microbiologia; la formazione degli operatori sanitari; l’inforrnazione/educazione della popolazione; la ricerca e sviluppo.
E definisce per ciascuna delle azioni individuate gli obiettivi a medio (2017-2018) e a lungo termine (2017-2020) e gli indicatori per le azioni considerate prioritarie, rimandando a successivi piani operativi e documenti tecnici, locali, regionali e nazionali, che individuino in dettaglio le specifiche attività e responsabilità operative.
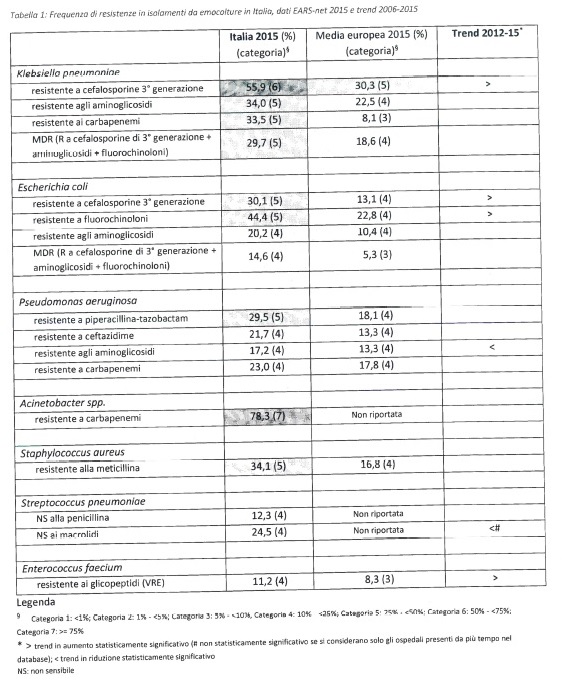
L’antimicrobico-resistenza in Italia presenta percentuali spesso elevate con frequenze di resistenza, a seconda dei ceppi, che vanno dall’11,2% per la resistenza dell’Enterococcus faecium ai gligopeptidi (la media europea è dell’8,3%) al 55,9% della Klebsiella pneumoniae alle cefalosporine di terza generazione (la media europea è del 30,3%), fino al 78,3% dell'Acinetobacter spp ai carbaèenemi, per il quale però non c'è il dato di confronto euorpeo.
II Piano costituisce un documento di indirizzo per il contrasto dell'AMR a livello nazionale, regionale e locale.
Gli obiettivi generali della strategia sono:
• ridurre la frequenza delle infezioni da microrganismi resistenti agli antibiotici;
• ridurre la frequenza di infezioni associate all'assistenza sanitaria ospedaliera e comunitaria.
Per monitorare i progressi nel raggiungimento di questi obiettivi e, quindi, l'impatto del piano e della strategia nazionale, sono stati selezionati alcuni indicatori sintetici nel settore della sorveglianza del consumo di antibiotici, delle infezioni correlate all'assistenza e della percentuale di microrganismi multi-resistenti in ambito umano e veterinario.
Per contrastare efficacemente il fenomeno dell'AMR, secondo il Piano sono necessari interventi sui diversi settori interessati dal fenomeno, orientati ai molteplici determinanti e in grado di promuovere l'interazione e ii coordinamento efficace delle azioni ai diversi livelli (nazionale, regionale, locale).
Per raggiungere l’obiettivo è necessario che gli interventi siano attuati con il contributo di tutti gli attori e che vengano attentamente coordinati, monitorati e aggiornati nel tempo, in base ai risultati raggiunti.
Data la complessità del fenomeno, la condizione indispensabile per ii governo delle azioni elencate nei diversi capitoli del PNCAR è la realizzazione di iniziative in grado di garantire:
• la partecipazione attiva di tutte le istituzioni interessate a livello nazionale, regionale e locale;
• l'individuazione delle risorse necessarie;
• il monitoraggio puntuale dei risultati e la ridefinizione periodica degli obiettivi e delle azioni in base a questi.
Le azioni previste a livello centrale per raggiungere gli obiettivi del Piano sono:
a. preparazione e adozione di un documento operative che definisca le responsabilità delle diverse istituzioni centrali (varie DG del Ministero della Salute, ISS, AGENAS, AIFA, Centri di Referenza Nazionali/Laboratori Nazionali di Riferimento) nella implementazione delle attività previste dal Piano (entro 6 mesi dall'approvazione del Piano);
b. individuazione a livello nazionale di risorse dedicate all'attuazione del Piano e vincolate al raggiungimento degli obiettivi prefissati (entro 6 mesi dall'approvazione del Piano);
c. attivazione, all'interno della DGPREV (direzione generale prevenzione) del ministero della Salute di un Gruppo tecnico di coordinamento, monitoraggio e aggiornamento del Piano e della Strategia nazionale di contrasto dell'AMR, responsabile anche di informare sullo stato di avanzamento le istituzioni competenti (entro 6 mesi dall'approvazione del Piano);
d. definizione di un sistema di monitoraggio del Piano da parte del Gruppo tecnico, per garantire che, al termine del periodo di vigenza del Piano, tutte le Regioni, in tutti i contesti appropriati, abbiano programmi attivi di contrasto dell'AMR (use responsabile di antibiotici e prevenzione delle infezioni e della relativa trasmissione) secondo le indicazioni del presente Piano (entro 12 mesi dall'approvazione del Piano);
e. individuazione di azioni efficaci da promuovere in tutte le Regioni per l'attivazione delle linee operative previste (entro il 2018);
f. definizione delle strategie di collaborazione per migliorare l'intersettorialità delle azioni di contrasto dell'antimicrobico-resistenza tra gli assessorati regionali coinvolti nella gestione della tematica e a livello locale (entro ii 2019).
A livello regionale:
a. identificazione di un referente regionale per il contrasto dell'AMR, responsabile del coordinamento, dell'implementazione e del monitoraggio del Piano a livello regionale (entro 6 mesi dall'approvazione del Piano);
b. istituzione di un Gruppo tecnico di coordinamento e monitoraggio del Piano e della Strategia di contrasto dell'AMR a livello regionale, che includa i referenti delle diverse componenti operative del Piano stesso (vedere capitoli specifici), che sia coordinate dal referente regionale del Piano e sia responsabile di informare sullo state di avanzamento le istituzioni competenti (entro 6 mesi dall'approvazione del Piano);
c. recepimento dei documenti emanati a livello nazionale (con riferimento alle specifiche scadenze);
d. identificazione delle modalita di implementazione delle azioni di piano a livello regionale (con riferimento alle specifiche scadenze);
e. costruzione del sistema di monitoraggio regionale (entro ii 2018);
f. partecipazione alla predisposizione delle linee strategiche e dei documenti attuativi nazionali (in coerenza con la tempistica fissata a livello nazionale).
Gli indicatori per monitorare il raggiungimento degli obiettivi sono a livello centrale:
1. predisposizione del documento che definisce le responsabilità delle diverse istituzioni nazionali (entro 6 mesi dall'approvazione del piano);
2. individuazione delle risorse necessarie per l'attuazione delle azioni prioritarie a tutti i livelli, (entro 6 mesi dall'approvazione del piano);
3. attivazione del Gruppo tecnico di coordinamento, monitoraggio e aggiornamento del Piano e della Strategia nazionale di contrasto dell'AMR (in coerenza con la tempistica fissata a livello nazionale);
4. elaborazione, d'intesa con le regioni, dello strumento nazionale per monitorare l'attuazione del PNCAR a livello regionale. (in coerenza con la tempistica fissata a livello nazionale).
A livello regionale:
1. identificazione di un referente regionale per ii contrasto dell'AMR (entro 6 mesi dall'approvazione del Piano);
2. istituzione di un Gruppo tecnico regionale di coordinamento e monitoraggio (entro 6 mesi dall'approvazione del Piano);
3. disponibilità di rapporti annuali - regionali e nazionale - di monitoraggio del piano (dal 2020);
4. documento regionale annuale di individuazione delle azioni efficaci a contrastare i problemi rilevati a livello regionale e di promozione dell'intersettorialità degli interventi (dal 2020).
Ogni capitolo in cui è suddiviso il Piano prevede analoga struttura di obiettivi a livello nazionale, regionale e dei relativi indicatori.
Per quanto riguarda la sorveglianza dei consumi degli antibiotici nel settore umano ad esempio, il Piano prevede di ottimizzare ii monitoraggio dei consumi e della spesa per antibiotici ad uso umano a livello nazionale, regionale e locale e, a breve termine, di assicurare ii monitoraggio e la restituzione dei dati sui consumi e la spesa convenzionata per antibiotici ad uso umano, attraverso Rapporti OsMed annuali dedicati al consumo di antibiotici e prevenire l'uso scorretto degli antibiotici a livello territoriale, con un maggiore coinvolgimento e responsabilizzazione dei farmacisti, dei prescrittori e dei pazienti.
A lungo termine va garantito il monitoraggio, qualitativo e quantitativo, dei dati di consumo di antibiotici ad uso umano, promosso lo sviluppo di sistemi regionali di monitoraggio dei consumi di antibiotici e della appropriatezza della prescrizione, necessari per la restituzione dei dati ai prescrittori e per azioni di miglioramento.
Per realizzare tutto questo il Piano prevede come azioni centrali:
a. Assicurare ii monitoraggio dei consumi di antibiotici attraverso rapporti annuali OsMed dedicati al tema dell'uso di antibiotici, con l'obiettivo di individuare aree di potenziale uso inappropriato e promuovere ii confronto tra aree geografiche diverse attraverso:
• un rapporto annuale dedicato esclusivamente agli antibiotici che contenga informazioni utili a identificare aree di utilizzo inappropriato in ambito ospedaliero e territoriale (entro ii 2020)
• una collaborazione inter-settoriale per lo sviluppo e la produzione di un rapporto nazionale sull'uso di antibiotici in ambito sia umano sia veterinario da correlare con i dati di antibiotico-resistenza (entro ii 2020).
b. Sviluppare un sistema per ii monitoraggio dell'appropriata dispensazione di antibiotici ad uso umano in farmacia, allo scopo di verificare l'esistenza e l'entità del fenomeno della dispensazione senza prescrizione medica (over-the counter)
c. Stabilire un canale di dialogo con le farmacie per la prevenzione dell'uso scorretto degli antibiotici, con particolare attenzione al tema della corretta informazione alla popolazione sull'uso responsabile di antibiotici, attraverso ii coinvolgimento delle associazioni di categoria in iniziative di formazione e comunicazione specifiche (entro ii 2018).
d. Favorire ii miglioramento, in ogni Regione, dei sistemi di monitoraggio dell'uso di antibiotici affinché sia garantita la restituzione dei dati ai singoli prescrittori e per azioni di miglioramento (entro ii 2020).
e. Promuovere ii confronto delle esperienze regionali di monitoraggio dell'uso di antibiotici, in armonia anche con quanto previsto dal Piano nazionale della Prevenzione 2014-2018, con l'obiettivo di attivare in ogni regione un sistema integrato umano-veterinario di monitoraggio degli antibiotici e delle resistenze (entro ii 2020).
Come azioni regionali:
a. l'individuazione di un referente regionale che assicuri la partecipazione all'OsMed e alla sua implementazione, che faccia parte del gruppo di coordinamento regionale, che promuova anche ii confronto tra regioni e la condivisione di buone pratiche, e che si coordini con ii referente regionale per ii consumo di antibiotici nel settore veterinario (entro 6 mesi dall'approvazione del Piano);
b. il contributo alle attività di coinvolgimento dei farmacisti territoriali per ii monitoraggio dell'inappropriata dispensazione e la prevenzione dell'uso scorretto degli antibiotici (entro il 2018);
c. il miglioramento dei sistemi di monitoraggio dell'uso di antibiotici e della appropriatezza prescrittiva affinché sia possibile la restituzione dei dati ai singoli prescrittori, l'individuazione delle aree di miglioramento e le relative azioni (entro ii 2020);
d. lo sviluppo di un sistema integrato umano-veterinario di monitoraggio degli antibiotici e delle resistenze, secondo gli standard concordati nell'ambito della strategia nazionale One Health (entro ii 2020).
Tra le attività di prevenzione e controllo delle infezioni da microrganismi resistenti, la prevenzione delle infezioni correlate all'assistenza (ICA) ha poi un ruolo centrale.
Il rischio infettivo associate all'assistenza ha un ruolo centrale anche nell'ambito dei diversi rischi associati all'assistenza sanitaria e socio-sanitaria: tale rischio, ossia ii rischio per pazienti, visitatori e operatori di contrarre una infezione, occupa un posto particolare in ragione delle dimensioni del rischio, della complessità dei determinanti e del trend epidemiologico in aumento con possibili ripercussioni sull' epidemiologia di queste infezioni anche in comunità. Le infezioni correlate all'assistenza (ICA) sono infezioni acquisite nel corso dell'assistenza e tale evento pub verificarsi in tutti gli ambiti assistenziali, inclusi ospedali per acuti, day hospital/day-surgery, lungodegenze, ambulatori, assistenza domiciliare, strutture residenziali territoriali.
Queste infezioni hanno un impatto clinico ed economico rilevante: secondo un rapporto dell'Oms, le ICA provocano un prolungamento della durata di degenza, disabilita a lungo termine, aumento della resistenza dei microrganismi agli antibiotici, un carico economico aggiuntivo per i sistemi sanitari e per i pazienti e le loro famiglie e una significativa mortalità in eccesso. In Europa, le ICA provocano ogni anno 16 milioni di giornate aggiuntive di degenza, 37.000 decessi attribuibili e 110.000 decessi per i quali l'infezione rappresenta una concausa. I costi vengono stimati in approssimativamente 7 miliardi, considerando i soli costi diretti.
Le ICA sono un fenomeno frequente: un recente studio nazionale di prevalenza, condotto utilizzando ii protocollo dell'ECDC, ha rilevato una frequenza di pazienti con una infezione contratta durante la degenza pari a 6,3 ogni 100 pazienti presenti in ospedale; nel corso dell'assistenza domiciliare, 1 paziente ogni 100 contrae una ICA. Lo studio di prevalenza europeo aveva rilevato una prevalenza pari al 6%. La diffusione del fenomeno dell'AMR ha reso ancora più problematica la gestione delle ICA a causa delle maggiori difficolta di trattamento quando causate da un germe resistente, che si riflettono in un ulteriore incremento dell'impatto clinico ed economico di queste infezioni.
Non tutte le ICA sono prevenibili, ma si stima attualmente che possa esserlo una quota superiore al 50 per cento. Per alcune infezioni, per le quali sia stato dimostrato che la frazione prevenibile e elevata, ogni singola infezione dovrebbe essere considerata come un evento avverso dell'assistenza, da prevenire con azioni specifiche (la cosiddetta "zero tolerance" ). La prevenzione e ii controllo delle ICA rappresentano, quindi, degli interventi irrinunciabili per ridurre l'impatto di queste infezioni e, più in generale, per ridurre la diffusione dei microrganismi antibiotico-resistenti.
Anche le strategie vaccinali sulla popolazione o su specifiche popolazioni a maggior rischio, possono giocare un ruolo nella prevenzione delle infezioni virali (per esempio influenza o morbillo) e batteriche (ad esempio pneumococco), per ridurre ii rischio di infezioni correlate all'assistenza e la circolazione di ceppi antibioticoresistenti, e per contenere ii consumo di farmaci e, in particolare, antibiotici. Tuttavia, questa strategia di prevenzione rappresenta un esito dei programmi vaccinali stessi, cui e dedicato uno specifico Piano nazionale di prevenzione vaccinale.
Secondo il Piano La diffusione di conoscenze e di informazioni corrette e un presupposto essenziale per l'uso consapevole e appropriate degli antimicrobici. A tal fine, e fondamentale ii coinvolgimento sia degli specialisti (medici ed altri operatori sanitari, veterinari, farmacisti, società scientifiche) sia della popolazione generale e di target specifici (pazienti, genitori, insegnanti, popolazione scolastica, consumatori, allevatori, proprietari di animali, agricoltori), la cui sensibilizzazione sul tema può contribuire a preservare l'efficacia di questi farmaci nel tempo.
Se da un lato convinzioni e abitudini errate sulla prescrizione e il ricorso agli antimicrobici ne influenzano fortemente il consumo, dall'altro lacune nella comprensione pubblica del problema dell'antimicrobico resistenza alimentano la confusione intorno al fenomeno.
Un'indagine commissionata dall'Oms e condotta in 12 Paesi tra settembre e ottobre 2015 su circa diecimila persone ha messo in evidenza una diffusa assenza di conoscenze e di percezione dell'importanza del fenomeno dell'antibiotico-resistenza per la salute pubblica. II 64% degli intervistati ha affermato di essere consapevole che la resistenza agli antimicrobici e un problema sanitario e sociale ma di non sapere come affrontarlo. La stessa percentuale riteneva che gli antimicrobici possono essere utilizzati per curare raffreddore e influenza. Il 32% considerava corretto interrompere l'assunzione di antibiotici al miglioramento dei sintomi, piuttosto che completare ii ciclo di trattamento prescritto dal medico. Secondo ii 73% dei partecipanti, gli allevatori dovrebbero somministrare meno antimicrobici agli animali destinati alle produzioni alimentari.
Il Piano ritiene poi che la formazione sia uno degli strumenti che permettono agli operatori sanitari di raggiungere la consapevolezza e la conoscenza del problema della resistenza agli antimicrobici, delle possibili soluzioni e del ruolo che ogni operatore sanitario pub avere per ii suo contesto, nonché raggiungere gli obiettivi espressi dai descrittori di Dublino: conoscenza e capacita di comprensione, conoscenza e capacita di comprensione applicate; autonomia di giudizio e abilita comunicative.
Negli ultimi anni, le associazioni di pazienti stanno implementando sistemi per ottenere qualifiche di paziente formato/informato, dunque anche l'approccio e la strategia della formazione devono essere impostati sul cambiamento e devono essere adeguati anche a questa categoria.
Le aree di competenza della formazione riguardano tutti gli ambiti della salute pubblica, sia umana che veterinaria. Le tematiche di maggiore interesse sono l'AMR, le ICA, l'uso corretto e prudente degli antibiotici in ambito umano e veterinario.
La formazione dello staff medico e di assistenza e essenziale per raggiungere standard di igiene nelle procedure di assistenza che siano in linea con la prevenzione delle infezioni correlate all'assistenza. lnoltre, la formazione sull'uso corretto della terapia e profilassi antibiotica contribuisce al contrasto dell'abuso e/o uso non appropriato, elemento fondamentale della lotta alla resistenza agli antimicrobici.
La formazione tecnico-sanitaria in queste materie pub essere fatta a diversi livelli, partendo dalla preparazione di base dell'operatore sanitario, per proseguire nel corso dell'aggiornamento professionale.
Le opportunità di formazione dovranno essere offerte sia mediante formazione tradizionale che formazione a distanza (FAD), possibilmente all'interno del sistema di formazione continua in medicina (ECM) oppure attraverso periodi di training presso ospedali o Aziende sanitarie che hanno sviluppato programmi efficaci di antimicrobial stewardship e controllo delle ICA.