stampa | chiudi
Venerdì 21 DICEMBRE 2012
Sostenibilità del Ssn. Quali sono i veri problemi?
I problemi del nostro Ssn sono due e di natura profondamente diversa tra loro: le risorse e la qualità delle cure. Servono quindi due diverse strategie correttive senza confuzioni strumentali per potere sostenere (senza dimostrare) una pretesa insostenibilità finanziaria del sistema
I recenti interventi sul Servizio Sanitario Nazionale del Presidente del Consiglio Monti e la prolusione che ne è seguita del Presidente della Repubblica Napolitano hanno ricollocato al centro della agenda politica il problema della sostenibilità finanziaria del nostro sistema sanitario. Su tale argomento si sono cimentati anche illustri istituti come la Fondazione Ambrosetti e il Cerm in aggiunta alla Ragioneria Generale a cui siamo debitori della elaborazione di efficaci modelli previsionali , rivisti annualmente, sull’andamento della spesa nelle sue diverse componenti fino al 2050.
Su tale argomento però una parola chiara e definita è stata pronunciata dal massimo organo di controllo della Repubblica, la Corte dei Conti, che nella sua relazione sullo stato di finanziamento delle regioni ( biennio 2009-2010) ha chiarito in modo lapidario come il problema del nostro paese non sia tanto il volume complessivo della spesa sanitaria, “al 7,0 per cento del PIL, leggermente superiore alla media OCSE (6,5), ma inferiore rispetto a Francia (8,7), Germania (8,1), e Regno Unito (7,2)” quanto piuttosto la bassa qualità dei servizi e la insufficiente appropriatezza del setting assistenziale.
Testualmente così si esprime la Corte:
“Dal confronto internazionale emerge, quindi, più che un problema di volume complessivo di spesa, allineato, se non inferiore, a quello di paesi simili al nostro per standard di vita e composizione demografica, la necessità di conseguire recuperi di efficienza e di qualità dei servizi prodotti, specialmente in determinate aree del Paese. Così ad esempio, gli indicatori di inappropriatezza delle cure e di complessità dei ricoveri mostrano risultati generalmente migliori nelle Regioni del Centro-Nord, dato confermato dalla percezione, diffusa tra i residenti nelle Regioni meridionali, di scarsa qualità dei servizi offerti dai rispettivi sistemi sanitari, e che alimenta il fenomeno della mobilità dei pazienti verso le strutture sanitarie delle Regioni Centro – settentrionali”
A ben leggere dunque i problemi che investono il nostro SSN sono due e di natura profondamente diversa tra loro. Essi pertanto richiederebbero due diverse strategie correttive che invece i detrattori di professione del servizio pubblico tendono a confondere strumentalmente, per potere sostenere (senza dimostrare) una pretesa insostenibilità finanziaria del sistema.
Il problema delle risorse
Il primo problema concerne i volumi delle risorse messe a disposizione dello Stato specie alla luce delle diverse manovre correttive sui conti pubblici . E a tal riguardo non serve certo un economista per capire che un taglio lineare (nel giro di pochissimi anni) di 35 miliardi a un Fondo sanitario già inferiore a quello di altri paesi a noi simili, non è la risposta adeguata al recupero di efficienza. Esso è invece un colpo mortale che mina la stessa sopravvivenza del sistema. Al di sotto di un certo livello di finanziamento è infatti inevitabile il trasferimento di interi pacchetti di prestazioni al totale carico dei cittadini e quindi al mercato privato. Con il taglio brutale dei finanziamenti infatti le regioni hanno come unica via di uscita quella di adottare sempre di più misure di razionamento: esplicito con il taglio dei servizi e il blocco del tournover; implicito manovrando sulla partecipazione alla spesa ( in parte imposta dallo Stato). Ma mentre il primo vulnus potrebbe essere attenuato realizzando economie di scale attraverso politiche di accentramento dei servizi ad alta tecnologia e ad alto valore aggiunto ( vedi il caso del Lazio) ; il secondo aspetto rischia di produrre effetti contrari. La risposta finora seguita infatti è stata quella di portare gli importi dei ticket ad un livello quasi equivalente al prezzo praticato dal privato per le stesse prestazioni. E così gli erogatori privati adottando una vincente politica di prezzi low- cost sono diventarti competitivi rispetto al servizio pubblico e si sono accaparrati quote crescenti di cittadini che preferiscono pagare poco di più ma avere una prestazione in tempi estremamente più brevi. Il risultato dunque è stato un netto trasferimento di risorse dal pubblico al privato.
Il problema della qualità delle cure
Il secondo problema è quello che investe la qualità del sistema e che si traduce nello scarso e diseguale livello intra-regionale di appropriatezza sia di tipo clinico che assistenziale. Si ricorda a tale riguardo che nel complesso il nostro SSN lungi dall’essere al 2° posto di una graduatoria di merito ne occupa invece il 21° nell’analisi condotta da Euro Health Consumer Index (EHCI), su 34 servizi sanitari europei ( 2012).

Nel merito delle singole regioni italiane la situazione è invece quella delineata dal documento redatto dall’Ufficio VI della Direzione Generale della Programmazione Sanitaria e relativo all’ Adempimento “mantenimento dell’erogazione dei LEA” attraverso gli indicatori della griglia Lea Metodologia e Risultati dell’anno 2010.
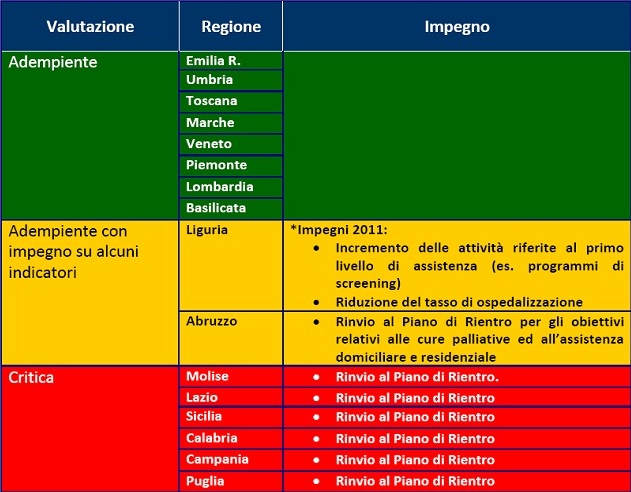
In base alla valutazione di una serie di indicatori di processo e risultato relativi ai livelli delle prestazioni effettivamente erogati nei diversi ambiti territoriali, il livello di “effectivness” delle diverse regioni è il seguente: 6 regioni sono risultate totalmente inadempienti; 2 regioni adempienti con impegno su alcuni indicatori e solo 8 totalmente adempienti.
Alcune considerazioni e proposte
1. Il Servizio Sanitario nazionale è una conquista della civiltà, realizzata grazie all’impegno delle classi lavoratrici, in primis meccanici, che con il loro lavoro, le lotte degli anni ‘70 e con il sacrificio di migliaia di morti bianche, imposero nell’agenda pubblica la realizzazione di un sistema universalistico di cure.
2. Nel raffronto con gli altri paesi europei, a noi assimilabili, il livello attuale di finanziamento, è inferiore alle reali necessità, come certificato dalla Corte dei Conti.
3. Il livello di trasparenza del nostro paese è tra i più bassi del mondo e poiché la sanità assorbe l’80% dei bilanci regionali è giocoforza ritenere che quelle forze economiche che inquinano il mercato siano presenti e agiscano indisturbate anche nella gestione dei beni e servizi del servizio sanitario compromettendone irrimediabilmente i livelli di efficienza.
4. Il “familismo amorale” che pervade ogni ganglio della pubblica amministrazione da quelle centrali a quelle periferiche è profondamente radicato negli enti del servizio sanitario. E’ questo il peggiore spreco che si possa realizzare perché il SSN rimane comunque una “impresa colletiva” labour-intensive dove sono gli operatori a fare la qualità del servizio e a garantire il risultato. E da questa selezione ”ad escludendum” del merito e delle competenze indipendenti deriva in modo determinante lo scarso e decrescente livello di qualità ed efficacia del sistema evidenziato da enti terzi.
5. Il modello organizzativo non è un “in sé” ma un “per se” che si deve adeguare al cambio di “patocenosi” delle malattie e alle nuove possibilità fornite dalle tecnologie; esso è pertanto un “processo dinamico” con tendenza alla entropia e non uno “stato stazionario” ad alta entalpia.
6. I grandi cambiamenti epidemiologici e demografici intervenuti ci impongono un “modello distribuito” di strutture primarie. In ogni distretto devono essere attivate strutture di “Primary care” che con Bruno Benigni chiamammo Case della Salute” in cui realizzare lavoro in team, medicina della iniziativa, presa in carico dei pazienti e Chronic care model”.
7. L’assistenza ospedaliera deve essere invece “concentrata” in poche strutture e le divisioni ad alto valore aggiunto devono funzionare solo ed esclusivamente h24, come si tenta di realizzare nel Lazio. L’accesso in ospedale inoltre deve essere riservato esclusivamente a pazienti non altrimenti assistibili per complessità o urgenza della patologia da cui sono affetti.
8. Gli ospedali devono lavorare esclusivamente o in modo fortemente privilegiato per i ricoverati, mentre la diagnostica per i pazienti non ricoverati si deve realizzare nelle strutture del territorio. I pazienti all’atto della dimissione devono essere “valutati” dal punto di vista della continuità delle cure e in caso di ulteriori necessità devono essere affidati a strutture con minore intensività di cure.
9. I detrattori del SSN hanno una duplice natura. Da un lato ci sono gli economisti pseudo-liberali e i soloni della politica che fingono di non vedere come i cancri della nostra società non siano i sistemi di protezione universalistici che succhiano risorse ma il malaffare diffuso , l’evasione fiscale e la struttura familistica delle istituzioni da cui dipende mancanza di mobilità sociale, scarsa innovazione, trasferimento massiccio di ricchezza a chi non lo merita e che si traduce in distruzione di posti di lavoro, scarsa qualità del risultato e crescita zero per totale mancanza di competitività del sistema Italia. Dall’altro lato si collocano gli oppositori a qualsiasi cambiamento organizzativo che per difendere le loro piccole posizioni di privilegio e di corporazione in ospedali spesso obsoleti ed improduttivi che necessitano di essere riconvertiti, si fanno scudo con la salute dei cittadini.
10. Il sistema sanitario rimane l’unica riforma ispirata ai principi di eguaglianza e la sua distruzione o privatizzazione avrebbe conseguenze nefaste non solo sui livelli di salute della popolazione ( come dimostra il caso degli USA) ma sulla intera economia in quanto i cittadini sarebbero costretti a sottrarre ai consumi una parte ancora maggiore delle risorse a loro disposizione per potersi garantire in caso necessità possibilità di accesso alle cure.
Roberto Polillo