stampa | chiudi
Giovedì 07 APRILE 2022
Oncologia. Assenti in più del 50% dei Day hospital, cartella clinica informatizzata e telemedicina. Il Report di Cittadinanzattiva
Più di un Dh su 3 non ha attivato ne’ alimentato il Fse e ha il case manager. Per migliorare i percorsi di cura e la qualità di vita dei pazienti onco-ematologici nei Dh, Cittadinanzattiva indica la sua road map: dall’attivazione delle Reti oncologiche ai Pdta per patologia fino alla consegna di farmaci a domicilio alla prenotazione più semplice di visite ed esami. IL REPORT
Molti punti di forza ma anche tante debolezze nei Day hospital che prendono in carico i pazienti con patologie onco ematologiche. Malati che possono contare su un avvio abbastanza rapido delle terapie, tutti i Dh garantiscono l’accesso della chemioterapia entro 30 giorni, ma spesso si scontrano anche con percorsi lenti per la somministrazione della singola terapia con attese che possono arrivare fino a otto ore. E così mediamente si rimante in ospedale dalle 7 ore a oltre le 10 ore. Anche la multidisciplinarietà della presa in carico non sempre è garantita, meno della metà dei pazienti contare sul nutrizionista e sul palliativista.
Ma è soprattutto sul fronte organizzativo gestionale che i Day Hospital mostrano il fianco: il 20% delle strutture non rifasciano la ricetta elettronica, nel 34%, il fascicolo sanitario non è attivo e non alimentato. Soprattutto più della metà delle strutture non ha la cartella clinica informatizzata e non ha attivato servizi di telemedicina. E più del 30% non prevede il case manager, quale figura di raccordo tra ospedale e territorio.
È questo il quadro che emerge dal Monitoraggio su 44 Day hospital onco-ematologici, promosso da Cittadinanzattiva, da aprile a settembre del 2021, insieme alle Raccomandazioni civiche per disegnare percorsi efficienti e migliorare la qualità della vita dei pazienti, 3,6 milioni di persone con una diagnosi di tumore in Italia, pari al 6% della popolazione.
“Con questo monitoraggio – ha dichiarato Valeria Fava, responsabile coordinamento politiche della salute di Cittadinanzattiva – abbiamo voluto fotografare l’organizzazione dei day hospital in questa fase emergenziale al fine di cogliere, oltre alle difficoltà incontrate, anche le opportunità che sono derivate dalla pandemia, analizzando assetti organizzativi innovativi e strategie verso le quali i modelli di cura per i pazienti oncologici potranno tendere nel futuro. A partire dai risultati del monitoraggio abbiamo provato a disegnare un possibile sviluppo delle cure per i pazienti onco-ematologici, ad esempio puntando su alcune sperimentazioni avviate dalle strutture in fase Covid e sulle opportunità offerte dal Pnrr nell’implementazione di modelli più prossimi ai pazienti oncologici”. Le Raccomandazioni, prosegue Fava, sono il frutto di un lungo lavoro condotto da Cittadinanzattiva e condiviso con le istituzioni, i professionisti sanitari, le società scientifiche e le associazioni di pazienti e rappresentano una road map di impegni e azioni concrete per migliorare il percorso di cura e la qualità di vita del paziente oncologico e ridisegnare il modello di assistenza sul territorio.
Ma cosa è emerso dal monitoraggio?
Tutte le strutture monitorate garantiscono un orario di apertura di almeno 250 giorni all’anno. Nella scelta degli indicatori, abbiamo voluto individuare elementi che certamente possono contribuire ad una maggiore accessibilità alle strutture per i pazienti, come ad esempio: la previsione di orario continuato, l’apertura anche di sabato e la chiusura nel tardo pomeriggio una o più volte a settimana. La maggior parte delle strutture è aperta oltre le 36 ore settimanali a garanzia di una buona capacità ricettiva. Un dato particolarmente positivo, sottolinea Cittadinazattiva, è che oltre il 70% delle strutture garantisce un orario continuato, il 65% delle strutture prevedere un orario anche pomeridiano, oltre le ore 17 e il 22,7% delle strutture garantisce una apertura anche il sabato.
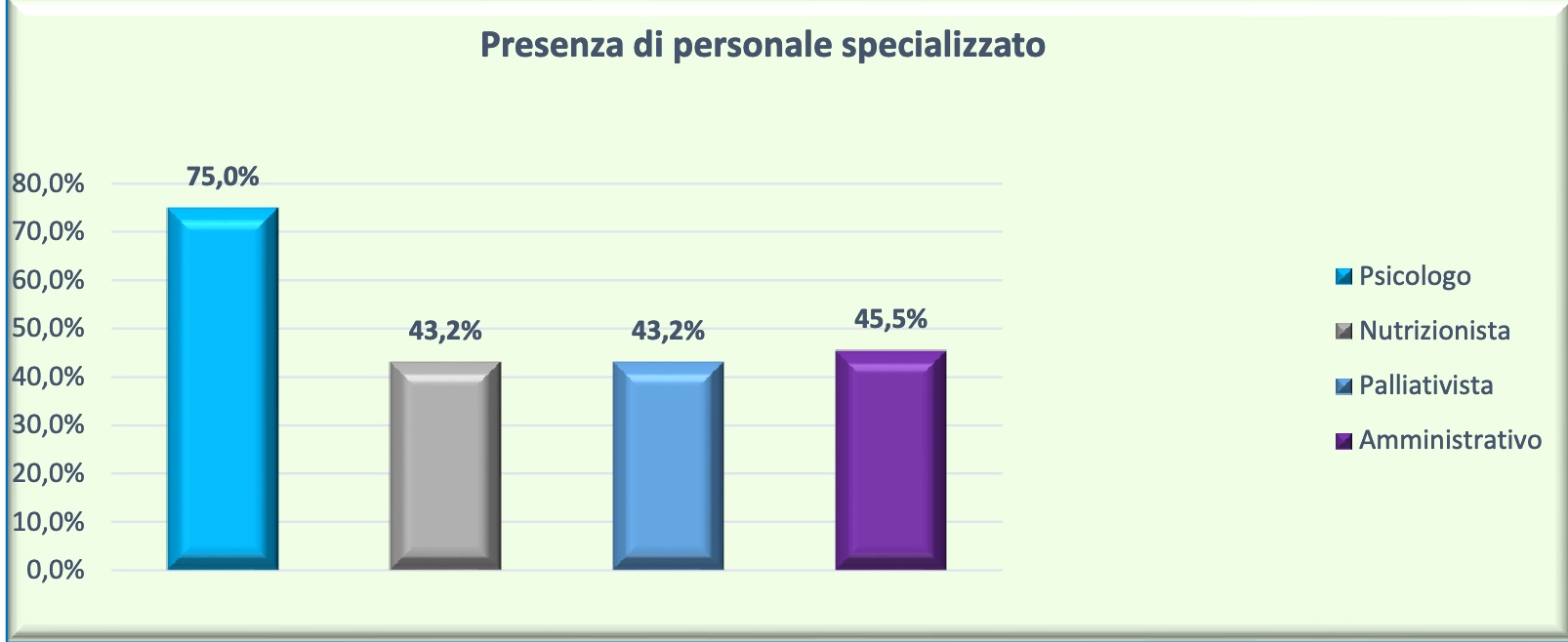
Sul fronte della multidisciplinarietà, la figura dello psicologo è presente nel 75% delle strutture. Nel 43% dei DH i pazienti possono contare sul nutrizionista e il palliativista e nel 45% delle strutture c’ì una figura di supporto alle pratiche amministrative del paziente. I numeri che ancora non confortano appieno rispetto alla garanzia della multidisciplinarietà della presa in carico, soprattutto per ciò che attiene alla gestione del dolore del paziente durante tutto il percorso di cura e agli aspetti legati alla nutrizione, così importanti per i pazienti oncologici, anche al fine di ridurre complicanze conseguenti ad una mancata individuazione di rischi.
Per quanto riguarda l’organizzazione, il 13,6% dei DH convoca i pazienti alla stessa ora, senza scaglionarli in base alla tipologia di terapia, oltre il 22% non separa i percorsi tra chi deve effettuare controlli o terapie brevi e chi deve sottoporsi a terapia infusionale.
C’è però una certa flessibilità nella prassi legata all’esecuzione del prelievo ematico, anche in ragione di particolari esigenze o preferenze del paziente: nel 95% dei casi è consentito il prelievo anche in una struttura diversa dal DH e nel 63% anche in un momento diverso da quello previsto da prassi
Tempi di attesa. La media del tempo del percorso all’interno dell’ospedale, escludendo il tempo di somministrazione (che non è comprimibile) è di 2 ore e 40 minuti. A questi vanno aggiunte una media di 4,5 ore, fino ad un massimo di 8 per la somministrazione. E così il paziente staziona mediamente all’interno dell’ospedale dalle 7 ore a oltre le 10 ore.
Certo, avverte il Report, i tempi devono tenere conto di tanti fattori, che differenziano le strutture stesse, tra cui la complessità del DH, il numero dei pazienti trattati, la prassi sui prelievi (se effettuati giorni prima o il giorno stesso e il conseguente allestimento del farmaco, programmato o preparato in giornata), ecc. Nonostante ciò è un obiettivo ancora da raggiungere, per una buona parte delle strutture monitorate, l’ottimizzazione del percorso che tenta di limitare al massimo i tempi morti, suddivide i percorsi tra terapie brevi e lunghe, utilizza strumenti informatici che aiutano a gestirlo efficientemente. Tant’è che circa il 41% non monitora i tempi fra le varie fasi al fine di migliorare il percorso di cura e oltre il 20% non utilizza software per la gestione del percorso del paziente.
Digital health. E ancora, è scarso l’utilizzo di soluzioni digitali per il raccordo tra l’ospedale ed il territorio: la ricetta elettronica non è rilasciata nel 20% delle strutture monitorate, il fascicolo sanitario non è attivo e non alimentato nel 34%, la cartella clinica informatizzata è assente nel 54% delle strutture. Oltre il 50% dei day hospital non ha attivato servizi di telemedicina e più del 30% non prevede il case manager, quale figura di raccordo tra ospedale e territorio. Sul fronte del digital health oltre la metà delle strutture non ha adottato alcuna soluzione digitale. Il 27,3% delle strutture ha invece attivato le televisite, il 20,3% il teleconsulto, il 18,2% il monitoraggio da remoto.

Farmaci al domicilio. Durante la pandemia sono state sperimentate alcune procedure o servizi per contenere il numero di pazienti presso i Day hospital, anche se la sperimentazione non è stata su larga scala: e così il 18,2% ha attivato la consegna dei farmaci a domicilio, il 31% ha individuato luoghi di cura più prossimi al paziente, in particolare presso il domicilio (18,2%); il 35% ha optato per terapie brevi o orali più facilmente gestibili al domicilio o che richiedono un tempo di permanenza nei Dh minore.
Le Raccomandazioni civiche. Ecco che alla luce di questo scenario sono arrivate da Cittadinanzattiva le proposte per disegnare percorsi di qualità per i pazienti oncologici.
Si parte dall’istituzione su tutto il territorio nazionale delle Reti oncologiche regionali; mettere a punto Pdta specifici per patologia fino alla promozione di modalità di assistenza e cura più vicine ai pazienti, ad esempio nelle future Case di comunità ed ospedali di comunità ed anche, dove possibile, al domicilio del paziente.
E ancora, si suggerisce di prevedere, per le terapie orali normalmente distribuite in modalità diretta (PHT), servizi di consegna dei farmaci al domicilio del paziente; semplificare il percorso di cura, garantendo la prenotazione di visite ed esami necessari al monitoraggio della patologia ed al follow up al termine del ciclo terapeutico.
E poi di ottimizzare il percorso nel day hospital, consentendo l’esecuzione dei prelievi anche in luoghi diversi dal DH, scaglionando gli appuntamenti in base alla tipologia di terapia (breve o lunga), separando i percorsi per i controlli e le terapie orali da quelli per le somministrazioni, adottando, laddove possibile, stanze ad hoc per terapie brevi; individuare la figura del “case manager” quale punto di riferimento per il paziente/familiare/caregiver e tutti i professionisti coinvolti nel percorso; implementare l’utilizzo della telefarmacia come servizio per garantire un dialogo tra paziente e farmacista ospedaliero; adeguare le infrastrutture digitali e favorire le soluzioni e-health oggi a disposizione per garantire il miglior raccordo tra le cure sul territorio e quelle ospedaliere; favorire percorsi di formazione di medici e specialisti, ma anche dei pazienti e dei loro caregiver, con il supporto anche delle organizzazioni civiche e delle associazioni di pazienti.
E.M.