Quotidiano on line
di informazione sanitaria
Venerdì 22 NOVEMBRE 2024
Lombardiadi informazione sanitaria
Venerdì 22 NOVEMBRE 2024
Cronicità. Rivoluzione in Lombardia: i pazienti saranno presi in carico direttamente dalle strutture socio sanitarie pubbliche e accreditate in base alla complessità della malattia. Ecco la delibera che andrà in Giunta
Il progetto, in linea con la riforma sanitaria del 2015, disegna un nuovo modello di assistenza per i pazienti cronici. La novità principale è la loro classificazione per livello di complessità. Ad ogni livello corrisponderà un percorso assistenziale diverso con una forte integrazione tra ospedale e territorio. Ma i medici di famiglia, che da sei anni sperimentano i CReG e che sono stati finora i “gestori” di riferimento delle cronicità, non ci stanno. LA BOZZA DI DELIBERA

“Uno dei principali limiti ravvisati nell’attuale sistema – si legge infatti nella premessa al documento che potrebbe essere esaminato dalla Giunta Maroni già la prossima settimana e di cui anticipiamo una versione ancora non definitiva - risiede nella frammentazione della rete d’offerta che talvolta si mostra poco adeguata a rispondere alla domanda di salute (complessa) che le persone esprimono”.
Ma facciamo un passo indietro. Tutto inizia con la riforma sanitaria dell’agosto 2015 che unifica sanità e sociale in un unico assessorato e vede la nascita delle nuove Agenzie di tutela della salute (ATS) che prendono il posto delle vecchie Asl con compiti di programmazione dell'offerta sanitaria, di accreditamento delle strutture sanitarie e sociosanitarie, di negoziazione e acquisto delle prestazioni sanitarie e sociosanitarie e delle nuove Aziende socio sanitarie territoriali (ASST) che soppiantano le vecchie Asl e AO unificando sotto un’unica struttura e direzione assistenza ospedaliera e territoriale nella logica della presa in carico della persona a 360°.
E’ il primo passo per quella rivoluzione mirante a porre il paziente al centro del percorso di cura rispetto a un servizio strutturato per rispondere solo alla malattia quando si manifesta.
Un nuovo “modello di governance – spiega il documento lombardo - che ha come obiettivo dichiarato quello di "superare l’attuale frammentazione dei servizi per realizzare un’effettiva integrazione del percorso del paziente aldilà dei classici strumenti di razionalizzazione e razionamento dell’offerta”.
“In quest’ottica – si legge ancora nel documento - la risposta assistenziale non deve essere centrata solo sulla malattia (e quindi sulle necessarie specializzazioni d’offerta), ma va programmata in funzione della domanda di salute, diversificata per tipologie specifiche di pazienti e personalizzata in base ai bisogni individuali e al contesto familiare e sociale”.
Per la Regione deve essere superata la visione “verticale” delle cure, in funzione dell’attuazione di un modello in cui la presa in carico si basa sulla capacità di mettersi a “fianco” del paziente, accompagnandolo ed indirizzandolo, attraverso l’individuazione di un unico centro responsabile della presa in carico rispetto all’attuale molteplicità di attività e servizi.
Per questo diventa necessario far "evolvere dalla logica a ‘silos’ a quella del ‘processo integrato”.
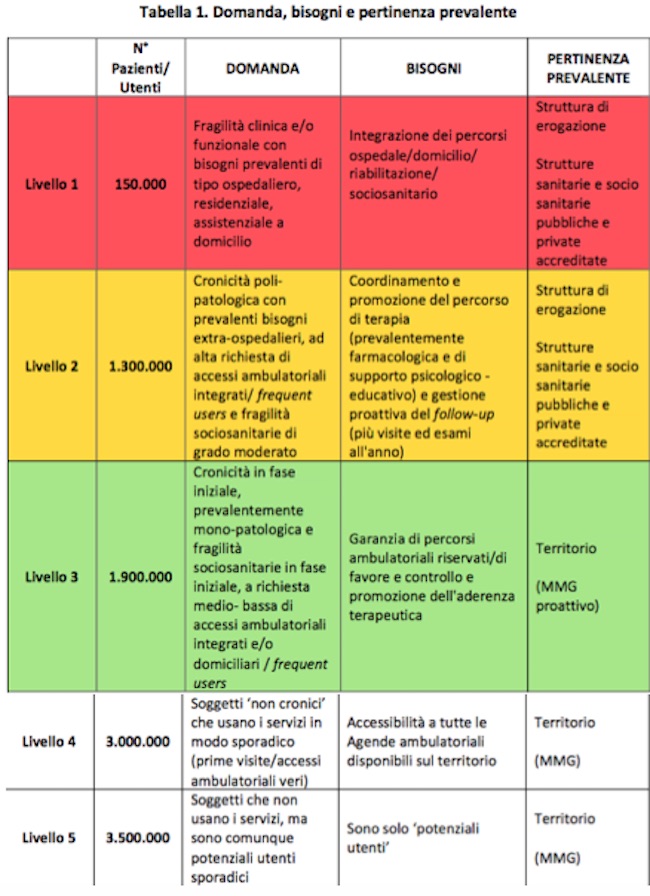
Primo passo è la qualificazione della domanda di salute che viene articolata in 5 livelli:
Livello 1. fragilità clinica e/o funzionale con bisogni prevalenti di tipo ospedaliero, residenziale, assistenziale a domicilio;
Livello 2. cronicità polipatologica con prevalenti bisogni extra- ospedalieri, ad alta richiesta di accessi ambulatoriali integrati/ frequent users e fragilità sociosanitarie di grado moderato;
Livello 3. cronicità in fase iniziale prevalentemente monopatologica e fragilità sociosanitarie in fase iniziale a richiesta medio-bassa di accessi ambulatoriali integrati e/o domiciliari /frequent users;
Livello 4. soggetti non cronici che usano i servizi in modo sporadico (prime visite);
Livello 5. soggetti che non usano i servizi, ma sono comunque potenziali utenti sporadici
Per i Livelli 1 e 2 il nuovo modello lombardo prevede di affidare la gestione del paziente direttamente alle strutture sanitarie e socio sanitarie pubbliche e private accreditate.
I livelli 3, 4 e 5 restano invece sotto la responsabilità diretta dei medici di famiglia e alle strutture territoriali.
E proprio la semi esclusione (sui livelli 1 e 2 il medico di medicina generale mantiene in sostanza solo un ruolo di raccordo) e il pensionamento del progetto dei CReG (Chronic Related Group) nato nel 2010 che, come riporta la delibera, terminerà la sua sperimentazione alla fine di quest’anno, i medici di famiglia non hanno gradito e tra la categoria traspare una certa preoccupazione.
“Viene cancellata l'esperienza CReG – trapela da fonti sindacali - che con il coinvolgimento dei medici di famiglia ha dato risultati positivi riconosciuti anche a livello Europeo. La Lombardia affida il territorio per la gestione della cronicità all'ospedale”.
Come funziona il nuovo modello di presa in carico. Le Ats riceveranno la stratificazione della popolazione assistita nell’ambito territoriale di competenza da parte di Regione Lombardia, che assegna ciascun soggetto ad una fascia per livello di complessità e di domanda, in relazione ai bisogni individuati e verifica e controlla il livello di stratificazione attribuito al paziente.
A questo punto le Ats valuteranno e selezioneranno i Gestori (erogatori pubblici e privati sociosanitari accreditati sui percorsi di presa in carico del paziente polipatologico - fragile e del paziente cronico per i livelli 1 e 2 più complessi) più adatti alla presa in carico dei singoli assistiti attraverso specifici bandi.
Sarà sempre la Ats (cui spetta anche verifica e monitoraggio) a fornire informativa al paziente relativamente ad un numero di Gestori per la presa in carico per la successiva libera scelta da parte del paziente.
Il Gestore concorda poi il Patto di cura con il paziente e predispone il Piano di Assistenza Individuale (PAI) e informa il Medico di Medicina Generale dell’avvenuta presa in carico del suo assistito e del relativo PAI consultabile in qualunque momento tramite il Fascicolo Sanitario Elettronico (FSE).
Il Medico di Medicina Generale potrà eventualmente integrare il PAI, provvedendo a darne informativa al Gestore, ma non potrà modificarlo essendo la responsabilità del PAI in capo al Gestore.
Il sistema tariffario non sarà basato in via esclusiva sulle prestazioni erogate (DRG), ma anche sulla tipologia di bisogni cui le prestazioni nel loro complesso rispondono, attraverso l’introduzione di una tariffa di presa in carico per pazienti cronici e budget di cura per pazienti fragili.
Su ogni tariffa fissato un 8% in più per prima fase. Previsto anche un finanziamento di 25 euro per ciascun paziente da riconoscere al MMG per la predisposizione del PAI.
In fase di prima applicazione, il modello di presa in carico si rivolgerà alle seguenti 11 principali cronicità che riguardano oggi circa 2 milioni di cittadini:
- Insufficienza respiratoria/ossigenoterapia,
- scompenso cardiaco,
- diabete tipo I e tipo II,
- cardiopatia ischemica,
- BPCO,
- ipertensione arteriosa,
- vasculopatia arteriosa,
- vasculopatia cerebrale,
- miocardiopatia aritmica,
- insufficienza renale cronica.
In una fase successiva è previsto anche un ampliamento a quelle situazioni che richiedono cure prolungate e persistenti e supporti prevalentemente di tipo socio sanitario (ADI; RSA aperta, centri diurni, attività ambulatoriali e/o semiresidenziali) quali anziani fragili spesso con diagnosi di demenza o Alzheimer, soggetti in età evolutiva con sindrome di autismo o infine soggetti tossicodipendenti con doppia diagnosi.
In questa prima fase non sono inclusi nel modello di presa in carico le attività di tipo sociosanitario: o residenziale persistente (RSA, RSD, comunità per tossicodipendenti).
Per quanto riguarda le patologie neurodegenerative più frequenti (SLA, SMA, SM, distrofie muscolari …..) gli attuali algoritmi di classificazione verranno aggiornati in modo da avere una stratificazione della complessità e dei bisogni correlati più adeguata ad un percorso efficace di presa in carico.
Ma in sostanza cosa cambierà per il paziente cronico? Un esempio lo fornisce lo stesso documento che delinea il nuovo sistema. Si immagina il caso di una persona anziana con diagnosi di demenza in stadio iniziale, classificabile al livello 3, in carico al MMG e con un costante care giving assicurato dalla famiglia.
A seguito di una caduta accidentale, questa persona viene ricoverata in ospedale per la ricomposizione della frattura del femore. Durante la degenza la sintomatologia legata alla demenza si aggrava e la persona, al momento della dimissione, presenta un quadro di evidente peggioramento complessivo con accentuati disturbi della sfera cognitivo comportamentale che ne rendono problematico il rientro al domicilio.
A questo punto il gestore sanitario concorda con la famiglia l’opportunità di un ricovero di Cure intermedie, finalizzato ad una stabilizzazione delle condizioni cliniche generali, al termine del quale, potrebbe rendersi necessaria l’attivazione di ulteriori servizi, in ambito sociosanitario, quali la RSA aperta e/o la frequenza part time presso un CDI.
Come si legge in premessa alla bozza di delibera: “Gli attori della presa in carico dovranno rispondere a una logica unitaria, in grado di superare i tradizionali confini ospedalieri degli interventi in acuzie o in elezione, integrando l’attuale separazione tra ambiti sanitari e sociosanitari mediante il coinvolgimento di molteplici discipline e figure professionali, al fine di garantire la presa in carico del paziente lungo l’intero percorso diagnostico-terapeutico e assistenziale”.
Questa è la via che la Lombardia potrebbe scegliere. Se lo farà lo sapremo presto.
Luciano Fassari
29 gennaio 2017
© Riproduzione riservata
Altri articoli in QS Lombardia
gli speciali
Quotidianosanità.it
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Direttore responsabile
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Tel. (+39) 06.89.27.28.41
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
Copyright 2013 © QS Edizioni srl. Tutti i diritti sono riservati
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy






