Quotidiano on line
di informazione sanitaria
Sabato 23 NOVEMBRE 2024
Lavoro e Professionidi informazione sanitaria
Sabato 23 NOVEMBRE 2024
Italia senza medici. La Fiaso lancia l’allarme: “Nei prossimi 5 anni ne mancheranno 11.800”
Il problema ci sarà anche in caso di totale sblocco del turn over perché i nuovi ingressi non riusciranno comunque a coprire i 54mila medici che andranno in pensione. I numeri frutto di una ricerca presentata durante l’Assemblea 2018 a Roma. Le carenze maggiori si registrano per igienisti, patologi clinici, internisti, chirurghi, psichiatri, nefrologi e riabilitatori. E la Federazione lancia le sue proposte per invertire la rotta: “Maggiore valorizzazione delle professioni non mediche, maggiore integrazione tra mmg, pediatri di libera scelta e medici ospedalieri”.
12 LUG - “Nei prossimi 5 anni mancheranno 11.800 medici e questo anche nell’ipotesi di un totale sblocco del turn over perché i medici che lasceranno il servizio saranno oltre 54 mila”. E uno su tre lascia per motivi diversi dal raggiunto limite di età. Le carenze maggiori si registrano per igienisti, patologi clinici, internisti, chirurghi, psichiatri, nefrologi e riabilitatori”.È questo il quadro del fabbisogno medico in Asl e ospedali tracciato dal Laboratorio Fiaso sulle politiche del personale e i cui risultati sono stati presentati a Roma, in occasione dell’Assemblea annuale della Federazione delle aziende sanitarie pubbliche.
“Abbiamo ancora più medici degli altri Paesi Ue con sistemi sanitari assimilabili al nostro, ma da qui al 2022 tra uscite dal lavoro dei baby boomer in camice bianco e numero contingentato di nuovi specialisti mancheranno all’appello 11.803 dottori anche se si andasse verso un totale sblocco del turn over. Questo anche a causa del fatto che il 35% di loro lascia il lavoro prima dei sopraggiunti limiti di età. O perché si prepensiona o per andare nel privato. Mentre in entrata uno specializzando su quattro non opta per il servizio pubblico”, sottolinea lo studio.
“ Le uscite anticipate dei medici dal servizio pubblico hanno varie ragioni, come la paura dell’innovazione organizzativa e tecnologica e di veder cambiare in peggio le regole del pensionamento, oppure – spiega il Presidente Fiaso, Francesco Ripa di Meana - il dimezzamento necessario dei posti di ‘Primario’, che ha finito per demotivare tanti medici a proseguire una carriera oramai senza più sbocchi” “Ma i numeri forniti dallo studio -sottolinea- più che un segnale di allarme devono rappresentare uno stimolo al cambiamento delle politiche del personale e all’innovazione dei modelli organizzativi. Ad esempio valorizzando maggiormente figure della dirigenza, inclusa quella proveniente dal comparto”.
“O ancora -aggiunge- modelli di integrazione tra pediatri e medici di medicina generale da un lato e ospedalieri dall’altro. Oppure potenziando il raccordo tra specialisti ambulatoriali e gli stessi medici ospedalieri coinvolti in nuovi percorsi di carriera che valorizzino le professionalità. Innovazioni già in atto in molte nostre Aziende e che insieme alle altre elencate nelle conclusioni dello studio possono trasformare in opportunità di miglioramento dei servizi la criticità del fabbisogno di medici nel nostro Paese”.
Ma vediamo più nel dettaglio i contenuti dell’indagine, svolta su un campione ampiamente rappresentativo di 91 aziende sanitarie e ospedaliere, pari al 44% dell’intero universo sanitario pubblico.
Le uscite dal lavoro dei medici pubblici
“Il primo dato a saltare all’occhio è il primato italiano di anzianità dei nostri medici, che nel 51,5% dei casi hanno superato i 55 anni di età, contro il 10% del Regno Unito, il 20% o poco più di Olanda e Spagna, mentre Francia e Germania si collocano al secondo e terzo posto ma con percentuali di medici con i capelli bianchi del 40 circa per cento. Questo perché ai molti che hanno via via abbandonato i loro posti per sopraggiunti limiti di età o per altre ragioni non hanno fatto seguito che poche assunzioni a causa dei reiterati blocchi del turn over.
La proiezione nazionale dei dati del campione dice che dal 2012 al 2017 24.651 dirigenti medici hanno lasciato il servizio. Una media di circa 4.100 cessazioni l’anno. Che hanno generato il progressivo invecchiamento della popolazione medica, tant’è che se del campione solo nel 2012 erano in 422 a spegnere le 65 candeline che spesso coincidono con la pensione, lo scorso anno la platea dei potenziali pensionandi era salita a quota 2.087. E il trend è in costante crescita.
Calcolando il coefficiente medio di cessazioni, relativo al triennio 2015-2017, le proiezioni Fiaso da qui al 2025 dicono che complessivamente 40.253 medici compiranno i 65 anni mediamente buoni per il pensionamento ma le cessazioni saranno molte di più: 54.380. In pratica il 35% dei medici, uno su tre, lascia il servizio sanitario pubblico per motivi diversi dai sopraggiunti limiti di età. Dalle informazioni raccolte tra le Aziende che hanno partecipato all’indagine la prima causa è da ricercare nei pre-pensionamenti, mentre uno su cinque avrebbe optato per il privato.
Resta il fatto che se il numero dei medici sessantacinquenni rappresenta oggi il 13% del totale da qui al 2023 la percentuale è destinata a raddoppiare, passando al 28%”.
Le specialità mediche con più carenze di organico
Le criticità variano comunque da una specialità all’altra. Nei prossimi otto anni ad esempio i medici dei servizi sanitari di base si estingueranno, mentre gli igienisti si ridurranno del 93% e i patologi clinici dell’81. Internisti, chirurghi, psichiatri, nefrologi e riabilitatori si ridurranno a loro volta di oltre la metà, anche se il maggior numero di cessazioni dal lavoro in termini assoluti si avrà tra gli anestesisti, che lasceranno in 4.715 da qui al 2025.

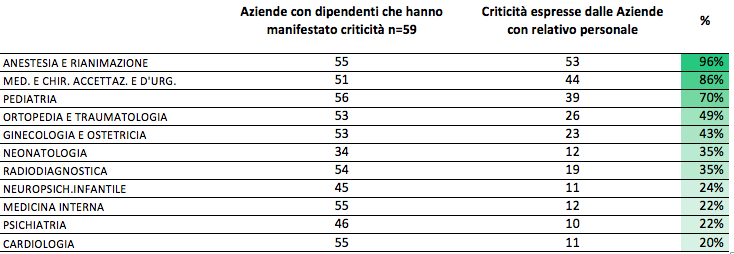
Anche se poi non sempre questi numeri corrispondono alle criticità segnalate dalle Aziende sanitarie, che in cima alla lista delle specialità mediche con carenze di organico più critiche mettono nell’ordine anestesia, medicina e chirurgia d’urgenza e pediatria, che pure figura nella parte bassa della classifica per cessazioni in numeri assoluti. Questo perché evidentemente il tasso di ricambio dei pediatri ospedalieri è ancora più basso che in altre specialità. Probabilmente per la tendenza dei giovani specializzati ad optare per la professione in regime di convenzione, anziché di dipendenza.
I problemi “in entrata”
“Se un medico su tre lascia il servizio pubblico - evidenzia lo studio- per motivi diversi dai sopraggiunti limiti di età, uno specializzato su quattro opta anche lui per altro, come il lavoro nel privato, in convenzione o magari all’estero. Questo, più i contratti di specializzazione contingentati, crea un gap crescente dal 2017 in poi tra medici neo-specializzati e medici che lasciano il posto. Dal 2018 al 2022 avremo 11.800 medici in meno di quelli necessari a sostituire chi ha lasciato il proprio posto. E il gap maggiore si avrà per Igiene pubblica (- 2.670) medicina interna (-1.638), medicina d’urgenza (-1.080) e chirurgia generale (-1.039)”.

“Ma - sottolinea la Fiaso - la soluzione del problema non sembra tanto, come da più parti auspicato, nell’ampliare il numero di accessi alle scuole di specializzazione. A ben vedere infatti i giovani laureati in medicina coprono infatti già oggi a malapena i posti messi a disposizione per le specializzazioni se a questi si aggiungono i circa mille per la formazione dei medici di medicina generale. E abbattendo il numero chiuso nelle Facoltà di medicina bisognerebbe attendere 9-10 anni per vederne gli effetti in termini di reali disponibilità in organico”.
Le proposte Fiaso per uscire dall’emergenza
“Posto che l’aumento dei posti disponibili nelle scuole di specializzazione non avrebbe effetti nei prossini anni e non sarebbe in ogni caso efficace per carenza di laureati in medicina da inserire, il tema è a questo punto ragionare sul miglior utilizzo delle competenze professionali attuali”, spiega Ripa di Meana, anticipando il lungo elenco di proposte avanzate da Fiaso al termine dell’indagine. Tra queste lo sviluppo dei reparti basati sull’intensità di cura e complessità assistenziale per la gestione di cronici e post-acuti; l’investimento in nuove figure professionali che arricchiscano il middle management come l’ingegnere gestionale o biomedico; il pieno coinvolgimento dei medici di medicina generale nel sistema di continuità assistenziale; contratti ad hoc per i medici che prolunghino l’attività fino a 70 anni, prevedendo il superamento del limite contributivo di 40 anni; la definizione di una lista di attività che potrebbero essere svolte dal medico in formazione specialistica.
“Si potrebbero anche prevedere nuovi modelli contrattuali per i medici che non accedono alle scuole di specializzazione, con percorsi protetti da sistemi di tutoraggio e formazione in Azienda. O ancora inserire medici neo-laureati non specializzati per la gestione di pazienti post-acuti”, aggiunge il Presidente Fiaso. “Un percorso -conclude- che trasformi il problema del fabbisogno specialistico in occasione per introdurre la necessaria innovazione nei setting di cura centrati sul paziente, nella tecnologia e, in definitiva, nella cultura di tutti gli operatori. Tutto ciò non può che essere basato su nuovi investimenti nel capitale umano del SSN ”.
12 luglio 2018
© Riproduzione riservata
Approfondimenti:
 Venturi (Regioni): “Al lavoro da mesi con Miur e Salute per ampliare borse di studio”
Venturi (Regioni): “Al lavoro da mesi con Miur e Salute per ampliare borse di studio”
 Pulimeno (Fnopi): “Valorizzare apporto degli infermieri”
Pulimeno (Fnopi): “Valorizzare apporto degli infermieri”
 Fnomceo: “No al task shifting, investiamo sui medici”
Fnomceo: “No al task shifting, investiamo sui medici”
 Ripa di Meana confermato alla guida di Fiaso
Ripa di Meana confermato alla guida di Fiaso
Altri articoli in Lavoro e Professioni
gli speciali
Quotidianosanità.it
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Quotidiano online
d'informazione sanitaria.
QS Edizioni srl
P.I. 12298601001
Sede legale e operativa:
Via della Stelletta, 23
00186 - Roma
Direttore responsabile
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Luciano Fassari
Direttore editoriale
Francesco Maria Avitto
Tel. (+39) 06.89.27.28.41
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
info@qsedizioni.it
redazione@qsedizioni.it
Coordinamento Pubblicità
commerciale@qsedizioni.it
Copyright 2013 © QS Edizioni srl. Tutti i diritti sono riservati
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy
- P.I. 12298601001
- iscrizione al ROC n. 23387
- iscrizione Tribunale di Roma n. 115/3013 del 22/05/2013
Riproduzione riservata.
Policy privacy






